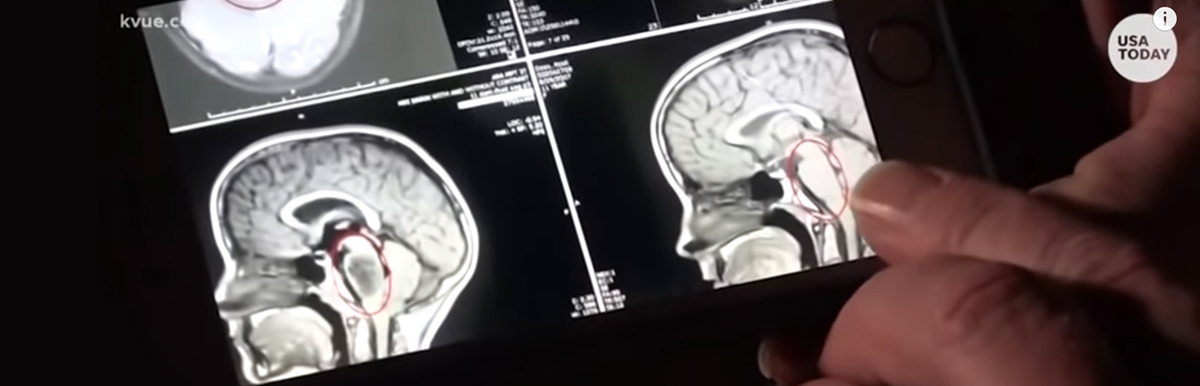
кавернозная гемангиома головного мозга у взрослых что это
Кавернозная гемангиома (кавернома) представляет собой доброкачественную сосудистую опухоль. Она состоит из деформированных венозных сосудов, разделенных полостями (кавернами). Как правило, это врожденные новообразования и значительно реже – посттравматические. Они могут располагаться в любой области мозга. Чаще встречаются в полушариях, но могут образовываться и в стволе (особо проблематичная локализация), а в одном случае из десяти являются множественными. Размеры каверном колеблются от нескольких миллиметров до нескольких сантиметров. Несмотря на свою доброкачественную природу, гемангиомы, находясь в головном мозге, часто приводят к тяжелым последствиям:
Небольшие кавернозные гемангиомы могут долго существовать бессимптомно. Чаще всего первые симптомы появляются в среднем возрасте. Клинические проявления зависят как от величины каверномы, так и от ее локализации. Это могут быть:
Диагностика
Эпилептические приступы, возникающие у семи пациентов из десяти, чаще всего становятся основанием для углубленной диагностики с целью поиска очагового патологического процесса в мозге. Для этого применяется:
Другие методы имеют вспомогательное значение. Например, офтальмоскопия по картине глазного дна позволяет предположить повышение внутричерепного давления или механическое воздействие на зрительный нерв. С помощью церебральной ангиографии невозможно поставить диагноз кавернозной ангиомы, но можно обнаружить аневризму, проведя таким образом дифференциальную диагностику с ней.
Поскольку ведущим методом лечения кавернозных ангиом является хирургическое удаление, необходимы дополнительные исследования для детализации всех ее параметров и характеристик. Уточняется с субмиллиметровой точностью ее положение по отношению к окружающим мозговым структурам.
Например, выполняется МРТ-трактография. Это МРТ в специальном режиме для получения изображения с ориентацией проводящих путей головного мозга. При этом выстраивается точная траектория их хода. Все эти сведения нужны для построения компьютерных моделей мозга и расположенной в нем кавернозной ангиомы. Они используются в нейронавигации и стереотаксической нейрохирургии, обеспечивая максимальную точность действий хирурга, манипулирующего с новообразованием в непосредственной близости от важнейших функциональных зон мозга.
Методы лечения
Выбор тактики в отношении кавернозных ангиом зависит от:
Бессимптомные небольшие ангиомы, не оказывающие давления на окружающие структуры, находятся под динамическим наблюдением. С периодичностью 1-2 раза в год выполняют МРТ. Если появляются и нарастают симптомы объемного внутричерепного образования, каверному безоговорочно удаляют, особенно если она расположена в легкодоступном месте. По данным ретроспективных наблюдений, необоснованное стремление к консервативной тактике почти в 30% случаев приводит к летальному исходу из-за разрыва каверномы с кровоизлиянием в мозг.
Операции тщательно готовятся и проводятся с применением операционного микроскопа и микрохирургической техники. Поэтому они часто выполняются через «замочную скважину» – небольшое трепанационное отверстие в черепе точно в проекции кавернозной ангиомы. При этом используются нейроэндоскопы. В случаях труднодостижимых ангиом, например, в стволе головного мозга, выполняется классическая трепанация черепа для обеспечения более широкого доступа к операционному полю.
Преимущества хирургического лечения каверном очевидны:
Однако, некоторым пациентам операция противопоказана в силу сопутствующей патологии, множественности каверном или высокого хирургического риска при некоторых их локализациях. В этих случаях воздействуют на каверному с помощью «Гамма-ножа». Это радиохирургическая технология, не требующая вскрытия черепа. Под влиянием мощного и точно сфокусированного на опухоли излучения происходит повреждение эндотелия ее сосудов, запустевание их просвета из-за образования соединительной ткани и формирования рубца. За период от полугода до семи лет после применения Гамма-ножа 70% кавернозных ангиом полностью облитерируется (зарастает).
Несмотря на то, что техника удаления кавернозных ангиом отлично разработана, требуется виртуозное хирургическое мастерство и опыт работы с микроскопическими оптическими приборами и инструментами, нейронавигационной системой, интраоперационной ультразвуковой диагностической аппаратурой. Благодаря всем этим составляющим после операций в ведущих специализированных центрах мира 85% пациентов выздоравливает с полным устранением неврологического дефекта, а в остальных случаях сохраняется минимальный неврологический дефицит, существенно не влияющий на качество жизни.
Кавернома головного мозга. Что это
Содержание:
Эпидемиология (сколько людей болеет)
Истинной статистики заболеваемости каверномой головного мозга не существует, считается, что это около 0.5% от всего населения планеты. Множество людей могут прожить жизнь, так и не столкнувшись с манифестом каверномы (проявлением данной болезни).
Клиника, генетика, патологическая анатомия заболевания
Чаще всего каверномы головного мозга встречаются в большом мозге, над наметом мозжечка (супратенториально). Представляют из себя каверны — полости, похожие своим строением на венозные сосуды, заполненные кровью. Однако, убедительного прямого кровоснабжения не имеют — т.е. при ангиографии питающие сосуды не выявляются. Проявляются каверномы кровоизлиянием, хотя как я уже отметил, достоверного питания кровью они не имеют или эпилептическими припадками, характер которых может быт очень разным (вплоть до эпизодов дериализации, фуг, трансов, как в случае данного пациента).
Чаще всего каверномы единичные, но бывают и множественными и, как правило, встречаются в рамках генетического, наследственного заболевания. Такие гемангиомы не подлежат открытому хирургическому удалению.
Особое место занимают каверномы ствола головного мозга и могут вызывать очень тяжелые последствия для здоровья в случае их разрыва с кровоизлиянием. Так же бывают каверномы спинного мозга.
Лечение каверномы головного мозга
Единой тактики лечения каверном головного мозга нет. Считается, что каверномы, проявляющиеся эпиприпадками или кровоизлияниями и расположенные зоне досягаемости, подлежат хирургическому удалению. Каверномы ствола головного мозга так же оперируются некоторыми нейрохирургами, но данная операция требует серьезного материального обеспечения, нейрофизиологического контроля, большого хирургического мужества и умения.
Вопрос радиохирургии (гамма-нож) в лечении каверном остается открытым и доказательств эффективности данного метода нет.
Пример удаления каверномы передних отделов правой височной доли головного мозга
Пациент мужского пола, 1989г.р., обратился в ПГКБ, беспокоили сложные судорожные припадки.
На МРТ головного мозга выявлена небольшая кавернома правой височной доли головного мозга до 1.5-2 см в диаметре.
Операция по удалению каверномы головного мозга
Правосторонняя птериональная краниотомия. Препаровка боковой щели головного мозга. В медиальных передних, книзу от полнокровной Сильвиевой вены, отделах кортикотомия. Налет гемосидерина — желтизна — верный признак правильной траектории доступа. Кавернома отделена от мозга и удалена тотально.
Операция удаления каверномы передних отделов правой височной доли головного мозга
На контрольной МРТ головного мозга с контрастом на следующий день после операции — кавернома удалена, незначительная эпидуральная гематома полюса височной доли — в проекции резекции крыла основной кости — без клинических проявлений.
Выписан домой на 10-ые сутки.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Гемангиома кожи у взрослых
Под редакцией врача
Гемангиома кожи у взрослых людей встречается довольно редко, так как в большинстве случаев это новообразование рассасывается ещё в детском возрасте. Однако в редких случаях она может появиться и во 30 лет, и в более позднем возрасте. При этом не каждый человек может определить, что у него именно это новообразование и как его можно устранить. Поэтому в нашей новой статье мы расскажем о гемангиоме: что это такое у взрослых, какие у неё имеются признаки, опасна ли она и как от неё можно избавиться.
Гемангиома кожи
Итак, гемангиомой называется доброкачественное новообразование, состоящее из разросшихся сосудистых тканей. Гемангиома практически всегда появляется при рождении и обычно проходит ещё в младенческом возрасте сама. И если у взрослого проявилось данное новообразование, что происходит очень редко, то это скорее всего детская гемангиома, которая развивалась под кожей и не была заметна. Но из-за воздействия некоторых неблагоприятных факторов она проявилась на поверхности кожи.
Виды гемангиомы
Гемангиома кожи может быть одним из следующих типов:
• Капиллярная. Это одна из самых распространённых форм гемангиом. Располагается близко к поверхности кожи, состоит из клеток соединительной ткани и капилляров. Такая гемангиома может разрастаться как в глубину, так и по поверхности кожи. Чаще всего новообразование располагается на шее или голове. Имеет неровную поверхность, цвет — розово-красный или багрово-синюшный. При надавливании боли нет, цвет меняется на бледный, который довольно быстро сменяется на обычный. Капиллярная гемангиома кожи не имеет предрасположенности к трансформации в злокачественное новообразование, может изъязвляться.
• Кавернозная. В отличие от предыдущей формы кавернозная гемангиома формируется из более крупных сосудов. Цвет имеет красно-фиолетовый, располагается над здоровой кожей. Границы новообразования могут быть как чёткими, так и размытыми. Может прорастать под кожу, но мышцы и внутренние органы практически не поражает. Как правило, формируется на коже ягодиц и бёдер.
• Комбинированная. Такая гемангиома включает в себя характеристики обоих вышеуказанных форм. Формируется под кожей, иногда даже на костях. Чаще всего встречается данная форма гемангиомы у взрослых людей.
• Венозная. Выглядит как фиолетовая или синеватая округлая папула, располагающаяся на коже лица (чаще всего в районе нижней губы). В размере обычно не превышает десяти миллиметров. Многие специалисты считают, что такая форма образуется из-за воздействия ультрафиолета. В большинстве случаев образуется у пожилых людей, поэтому иногда её называют опухолью старческих губ.
Гемангиома на коже: причины
Причины возникновения гемангиомы у взрослых и детей до сих пор не изучены до конца. Однако существует несколько гипотез. Согласно одной из самых распространённых, гемангиома образуется из-за нарушений внутриутробного развития. Также установлена связь между наличием вирусной инфекции на начальном сроке беременности (до двенадцатой недели) и появлением у ребёнка сосудистого новообразования. Это связно с тем, что в этот период происходит формирование кровеносной системы плода. Если в это время организм матери будет подвержен вирусной инфекции, то у ребёнка возможно сформируется гемангиома кожи.
Кроме того, спровоцировать рост новообразования могут и различные факторы:
• Частые травмы кожи.
• Постоянный или частый стресс.
• Неблагоприятная экологическая обстановка.
• Болезни, которые влияют на работу сердца и кровеносной системы.
Гемангиома у взрослых: лечение
Сосудистое новообразование может возникнуть у человека внезапно, разрастись, а после этого пройти самостоятельно без какого-либо лечения. Но рассчитывать на это лучше не стоит, ведь новообразование может заживать очень долго, а в некоторых случаях — даже продержаться всю жизнь. Благо, сегодня существует несколько способов лечения гемангиомы у взрослых и детей. Наиболее распространённые следующие методы:
• Хирургическое удаление скальпелем под местной анестезией. Можно сказать, это самая радикальная процедура устранения гемангиомы. Чаще всего хирургическая операция проводится для устранения кавернозных новообразований. Одним из самых главных минусов данного метода является образование в месте проведения процедуры шрамов и рубцов.
• Лучевая терапия. Так называется процедура лечения гемангиомы путём воздействия на неё ионизированного излучения в больших дозах. Применяется по большей части для устранения кавернозной формы сосудистых новообразований. Несмотря на эффективность данной терапии, её стараются не использовать, так как существует риск облучения здоровых тканей, из-за чего возможно развитие онкологических заболеваний как у детей, так и у взрослых.
• Электрокоагуляция. Данная процедура устранения сосудистых гемангиом у взрослых и детей подразумевает воздействие высокочастотного тока на новообразование, в результате чего оно коагулируется. Как правило, проводится для устранения небольших гемангиом. Процедура проводится амбулаторно с применением местной анестезии. Часто в месте воздействия электрического тока образуется рубец.
• Лазерное удаление гемангиомы. Суть данного метода заключается в воздействии лазерных лучей с длиной волны 532 нм (зелёный свет) на сосудистые новообразования, в результате чего они спаиваются и постепенно выводятся из кожи лимфатической системы. Большинство современных косметологов называют лазерное удаление одной из их самых самых эффективных процедур устранения доброкачественных новообразований, включая и сосудистые. Поэтому стоит рассмотреть данную процедуру подробнее.
Лазерное удаление гемангиомы
Лазерная процедура проводится без проведения какой-либо подготовки. Самое главное — записаться на первичный приём к врачу-лазеротерапевту. На приёме врач проведёт консультацию, соберёт необходимый анамнез, выявит противопоказания к сеансу.
Сбор анамнеза
Сбор анамнеза подразумевает проведение опроса и осмотра. Полученная информация (данные анамнеза) поможет проверить состояние кожи, установить окончательный диагноз, составить курс лечения, выбрать параметры проведения лазерной процедуры, а также оценить, насколько эффективной будет процедура именно для вашего случая.
Выявления противопоказаний
Как и у большинства процедур, у лазерного удаления сосудистых новообразований имеется ряд противопоказаний. Их необходимо выявить заранее. Большинство противопоказаний — это заболевания: инфекционные, онкологические, сердечно-сосудистые, сахарный диабет, а также наличие в анамнезе приступов эпилепсии и фотодерматитов. Кроме того, процедура противопоказана беременным и кормящим грудью женщинам и людям со свежим загаром.
Консультация
На консультации врач расскажет всё о предстоящей процедуре и о гемангиоме: как будет проходить сеанс, сколько он продлится и т.д. Кроме того, вы сможете задать свои вопросы непосредственно врачу. Например, от чего появляются гемангиомы у взрослых, опасно ли это и т.п. Сразу после консультации можно будет перейти к проведению лазерной процедуры. Но лишь при соблюдении условия отсутствия у вас ограничений и противопоказаний.
Как проходит сеанс устранения гемангиом лазером
Сперва понадобится небольшая подготовка к сеансу. Во-первых, кожные покровы в зоне проведения процедуры нужно будет очистить и обработать антисептиком. Во-вторых, для защиты глаз от лучей лазера и врачу, и пациенту нужно будет надеть специальные очки. Это необходимо даже в том случае, если процедура будет проводиться не на лице. В-третьих, на кожу нужно будет нанести специальный проводящий гель, который улучшит проникновение лазерных лучей в ткани.
Когда всё будет готово, врач приступит к обработке гемангиомы лазером. Лучи света подаются импульсами с частотой от двух до десяти раз в секунду. Процедура проводится без применения обезболивающих, так как лазер воздействует лишь на гемоглобин в сосудах. Кроме того, аппарат оснащён специальной системой охлаждения, которая предотвращает перегрев тканей.
Как только будет обработана вся поверхность гемангиомы, специалист расскажет о правильном уходе за обработанными участками кожи, а также скажет, когда лучше всего будет провести следующий сеанс. Курсовое лечение подразумевает проведение 1-3 сеансов. Каждый сеанс длится около 10-15 минут (зависит от размеров новообразования).
Уход за кожей после лазерного удаления гемангиомы
Самое главное — это исключить воздействие ультрафиолета на кожу, поэтому походы на пляж и в солярий нужно будет отложить примерно на месяц. Также следует исключить посещение сауны и бани на полмесяца. Всё это время область с удалённой гемангиомой рекомендуется обрабатывать назначенными специалистом средствами.
Стереотаксическая радиохирургия кавернозных ангиом ствола головного мозга
ГАММА-НОЖ И КАВЕРНОЗНЫЕ АНГИОМЫ ГОЛОВНОГО МОЗГА
Кавернозные ангиомы головного мозга (каверномы) чаще всего являются врожденными сосудистыми аномалиями, представленными единичными, значительно реже множественными полостями, разделенными внутри септами (перегородками) и заполненными кровью. Не смотря на предполагаемый врожденный характер, чаще выявляются у взрослых, чем у детей, но у детей протекают тяжелее. Кровенаполнение каверном осуществляется из мелких артериол и капилляров, а отток крови через венулы такого же порядка. В связи с мелким калибром питающих сосудов давление крови в каверномах невысокое, поэтому дренирующие вены не гипертрофируются и при СКТ/МРТ/ангиографии не видны.
Схематичное изображение строения кавернозной ангиомы
Особенностью каверном является неполноценная сосудистая стенка, настолько тонкая, что клеточные элементы крови – эритроциты, «пропотевают» через нее и оседают в прилежащем мозговом веществе. Этот процесс носит название «диапедезное кровоизлияние». Продукты естественного распада гемоглобина (гемосидерин), содержащегося в эритроцитах, образуют вокруг каверномы зону хронических, специфических и очень узнаваемых на МРТ изменений.
Локализоваться каверномы могут в любой части мозга: в больших полушариях, в стволе мозга, мозжечке, подкорковых узлах, в мозолистом теле и в боковых желудочках. Примерно в 30-40% случаев кавернозные ангиомы сочетаются с другим видом сосудистых мальформаций – венозными ангиомами. Венозные ангиомы представляют из себя аномалию развития венозных сосудов в виде «пучка» мелких вен («голова Горгоны») собирающихся в одну крупную дренажную вену.
Частота встречаемости кавернозных ангиом составляет несколько случаев на миллион населения.
ЧЕМ УГРОЖАЕТ НАЛИЧИЕ КАВЕРНОЗНОЙ АНГИОМЫ?
Каверномы могут всю жизнь протекать бессимптомно. Однако у ряда больных клинические проявления могут быть двух типов, как по отдельности, так и в сочетании:
Кровоизлияние. Иногда, повышение давления крови внутри каверномы приводит к локальному разрушению сосудистой стенки и образованию внутримозгового кровоизлияния. В отличие от АВМ, кровоизлияния из каверном никогда не бывают массивными и не представляют угрозы жизни больного, за исключением крайне редких случаев локализации каверном в нижних отделах продолговатого мозга, там, где расположены центры сердечно-сосудистой и дыхательной регуляции. Однако, при расположении очага кровоизлияния в какой-либо функциональной зоне, кровоизлияние даже небольшого объема может приводить к появлению неврологических симптомов (например, развитию слабости в противоположной половине тела, при расположении в двигательной коре или в глубинных структурах больших полушарий).
Эпилептический синдром. В ряде случаев, вследствие хронического наличия гемосидерина в мозговом веществе или при развитии острого кровоизлияния, может формироваться очаг патологической мозговой биоактивности, клинически проявляющийся эпиприступами различной структуры (судорожные, бессудорожные, абсансы, вегетативные, полиморфные и прочие). Таким образом, каверномы крайне редко несут угрозу жизни пациента, но могут оказывать заметное влияние на качество жизни.
КАК ДИАГНОСТИРОВАТЬ КАВЕРНОМУ?
КАК ИЗБАВИТЬСЯ ОТ КАВЕРНОМЫ?
В случае бессимптомного течения случайно выявленных кавернозных ангиом – общепринятой тактикой является динамическое наблюдение. В случае формирования эписиндрома и/или при перенесенном кровоизлиянии возможно два метода лечения:
НАДО ЛИ ОБЛУЧАТЬ МНОЖЕСТВЕННЫЕ КАВЕРНОМЫ?
Как и в случае с одиночными каверномами, радиохирургическое лечение проводится только на тот очаг, который проявляется клинически – кровоизлиянием или эпиприступами.
А ЧТО ДЕЛАТЬ С ВЕНОЗНОЙ АНГИОМОЙ?
Очень часто возникает вопрос, как избавиться от венозной ангиомы? Во-первых, следует знать, что венозные ангиомы никогда не проявляются кровоизлияниями или эпиприступами. Во-вторых, представляя из себя аномальную по строению венозную сеть, они, тем не менее, принимают полноценное участие в локальном венозном кровообращении мозга.
КАКОЙ МЕТОД ЛЕЧЕНИЯ КАВЕРНОМЫ ЛУЧШЕ?
Естественное течение каверном ствола мозга отличается от аналогичных проявлений при других локализациях, т.к. имеет более высокий риск кровоизлияний и стойкого неврологического дефицита. После первого кровоизлияния каверномы становятся нестабильными и риск повторных кровоизлияний возрастает.
С точки зрения профилактики повторных кровоизлияний, эффективность хирургического лечения выше. Однако, при локализации каверном в функционально важных или труднодоступных зонах мозга (например, в подкорковых ядрах, стволе мозга) хирургия сама по себе имеет высокие риски остаточного неврологического дефицита, а радиохирургия позволяет в значительной степени избежать или снизить риск данных осложнений.
Кавернома ствола мозга ДО радиохирургии Гамма-ножом (слева) и через 2 года ПОСЛЕ Гамма-ножа (справа)
Микрохирургическая резекция представляет собой метод первого выбора только при доступных каверномах ствола мозга, расположенных под паутинной оболочкой или эпендимальной поверхностью, и даже в этом случае сопровождается существенным риском осложнений.
Что касается радиохирургии, то результаты мета-анализа 5 исследований (4 с применением Гамма-ножа и 1 на линейном ускорителе), включающих 178 пациентов с каверномами ствола выявили достоверное снижение частоты повторных кровоизлияний после стереотаксического облучения. Таким образом, радиохирургия должна рассматриваться как метод выбора в лечении кавернозных ангиом ствола мозга в случаях с высоким хирургическим риском (J Neurosurg. 2014 Apr;120(4):982-7.)
Решение об оптимальном методе воздействия принимается индивидуально, с учетом всех возможных факторов, в т.ч. и с учетом информированного выбора самого пациента.
Кавернозная ангиома (кавернома)
Кавернозная ангиома (кавернома)
Что такое кавернозная ангиома (кавернома)?
Кавернома (кавернозная мальформация, кавернозная ангиома) представляет собой совокупность мелких кровеносных сосудов (капиляров) нерегулярной, расширенной формы, в головном или спинном мозге, или в стволе мозга.
Насколько распространены каверномы?
Каверномы встречаются в среднем у 1 человека из 100 – 200. Каверномы составляют примерно 10-15% всех цереброваскулярных заболеваний. Приблизительно у 30% пациентов с каверномой первые симптомы появляются в возрасте 20-30 лет. 70-80% каверном локализуются в полушариях головного мозга. Риск кровотечения из кавернозных мальформаций составляет примерно 0,7-1,7% в год для каждой каверномы (у некоторых пациентов может быть более 1 каверномы).
Примерно в 20% случаев каверномы являются врожденными (семейная форма). В этих случаях у пациентов чаще встречаются множественные (множественные) кавернозные ангиомы. Если у родителя есть семейная форма заболевания, вероятность того, что ребенок заболеет, составляет 50%.
В 25-30% случаев диагноз ставится у пациентов в возрасте до 20 лет; в возрасте 20-40 лет – 60% случаев; старше 40 лет – в 10-15% случаев.
Каковы симптомы каверномы?
Во многих случаях (около 50%) у пациента могут отсутствовать какие-либо признаки заболевания, и кавернома обнаруживается на обследованиях компьютерной томографии или МРТ по совершенно другим причинам.
Симптомы могут возникнуть в случае стремительного увеличении каверномы или при разрыве тонкой стенки сосудов и развития кровоизлияний в мозг. Если кровоизлияния образуются в так называемых функциональных важных областях головного мозга, ствола мозга или спинного мозга, то может развиваться неврологический дефицит.
Но наиболее распространенным симптомом, вызванным кавернозными ангиомами, являются эпилепсия (50%).
Кавернозная ангиома. Как ставится диагноз?
Каверномы называют «ангиографически невидимыми» кровеносными сосудами. Это означает, что, хотя каверномы являются кровеносными сосудами, они не могут быть обнаружены с помощью обследований сосудов методами Ангиографии компьютерной томографии (КТ Аг), Ангиографии магнитно-резонансной томографии (МРА) или методом цифровой субтракционной ангиографии. Ангиограммы не показывают кавернозные мальформации из-за очень медленного кровотока в них.
Наиболее точный диагноз может быть поставлен путем проведения полного контрастного магнитно-резонансного исследования (МРТ). Очень важно проводить это обследование в учреждениях, где оно интерпретируется и описывается опытными нейрорадиологами, которые специализируются на диагностике проблем головного и спинного мозга.
Для мониторинга возможных изменений размера кавернозной мальформации или кровоподтеков (которые часто могут быть бессимптомными) а также для того чтобы проследить возможное развитие новых каверном пациенты переодически должны проходить МРТ-обследование.
В случаи обнаружения кавернозной ангиомы, необходима консультация специалиста – нейрохирурга. Мы охотно рассмотрим Ваш случай и предложим решение по необходимости. Записаться на консультацию можно здесь!
Кавернозная ангиома. Какие варианты лечения существуют?
Для бессимптомных каверном
Кавернозные ангиомы, которые непреднамеренно выявляются и не вызывают каких-либо связанных с ними симптомов, должны контролироваться с помощью магнитно-резонансной томографии с контрастным веществом один раз в год в течение первых 2 лет, а затем каждые 3-5 лет. Конечно, если у вас есть какие-либо новые симптомы или подозрение на кровоизлияние из каверномы, обследование должно быть повторено незамедлительно.
Несмотря на многолетний мировой опыт хирургического лечения кавернозных мальформаций, на сегодняшний день хирургия бессимптомных каверном все еще рассматривается как весьма спорная. Всегда очень важно оценить риски хирургического вмешательства и возможные сценарии естественного течения этого заболевания в зависимости от местоположения (локализации) каверномы.
Например, общий риск инсульта и/или смерти после кавернозной операции составляет 6%. Это значительно превышает естественный риск кровоизлияния из кавернозной мальформации, который составляет 2,4% в течении 5 лет. Но 6%-ный послеоперационный риск развития осложнений после операции каверномы становится значительно более благоприятным по сравнению с риском повторного кровоизлияния после первичного (29,5% в течении 5 лет).
Для симптоматических каверном
Операция может рассматриваться для контроля эпилептических припадков, если:
Операция может потребоваться также пациентам, у которых было первичное кровоизлияние из каверномы, вызывающее неврологические симптомы при узловии что кавернома находится в хирургически легкодоступном месте.
Риски хирургического вмешательства для каверном, расположенных в зонах мозга высокого риска, представляющих значительное функциональное значение, должны тщательно оцениваться. В таких случаях необходимость хирургического вмешательства должна рассматриваться в случае повторного разрыва / кровоподтека.
Стереотаксическая радиохирургия (стереотаксическая лучевая хирургия) рассматривается в случаях одиночных (единичных образований) кавернозных ангиом, когда кавернозная мальформация расположена в глубокой / функционально важной области мозга, и риск операции при этом считается неприемлемо высоким.
Следует отметить, что после стереотаксической радиохирургии риск кровотечения в течение некоторого времени становится выше, чем при простом наблюдении за каверномой. Например, риск кровоизлияния в стволу мозга после облучения составляет 11-15% в год в течение первых 2 лет, но затем уменьшается до 1-2,4%. Радиохирургия не используется для бессимптомных, хирургически доступных и семейных форм заболевания. Следует также иметь в виду, что само облучение может вызывать образование новых каверном.
Мы принимаем на лечение как жителей Латвии, так и иностранных пациентов – узнайте больше здесь о возможностях лечения у нас если Вы проживаете не в Латвии.
Нашей клинической базой (место проведения операций и манипуляций) является современно оборудованный стационар “Aiwa clinic”, узнайте больше здесь!
Здесь Вы можете ознакомится с отзывами местных и иностранных пациентов о лечении у нас.