Как называется синдром вытянутых губ
Что такое синдром Гольденхара? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавран Надежды Александровны, генетика со стажем в 10 лет.
Определение болезни. Причины заболевания
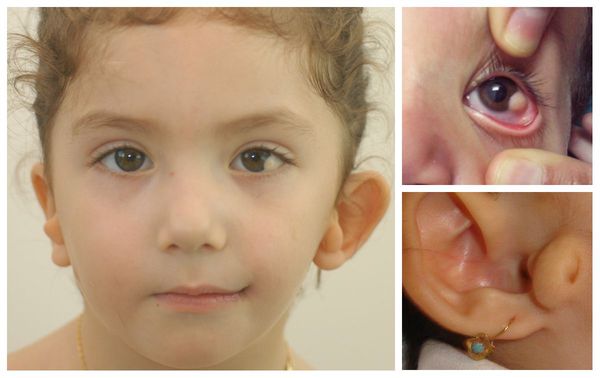
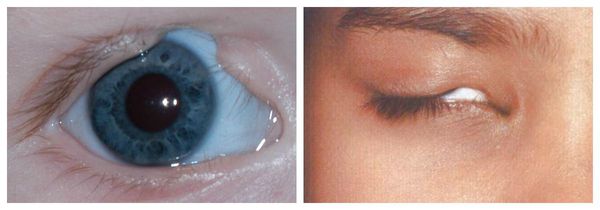
Синдром Гольденхара — это редкая врождённая аномалия, при которой изменяются размеры и форма лицевых структур. Обычно изменения локализуются на одной стороне лица, вызывая его асимметрию, но иногда встречается двустороннее поражение.
Данный синдром относится к спектру врождённых аномалий черепа и лицевых структур, имеющих общий термин «краниофациальная микросомия». Под ним понимается уменьшение какой-либо структуры тела в пределах черепно-лицевой области.
Синонимы синдрома: окулоаурикулярная дисплазия, фацио-аурикуло-вертебральная ассоциация, синдром 1-й и 2-й жаберных дуг, отомандибулярный дизостоз, гемифациальная микросомия и др.
Некоторые исследователи полагают, что формированию синдрома способствует нарушение кровотока или внешние повреждающие факторы:
Симптомы синдрома Гольденхара
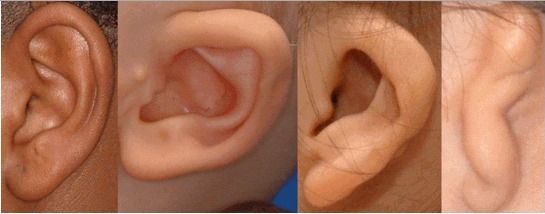
К лицевым аномалиям синдрома относятся:
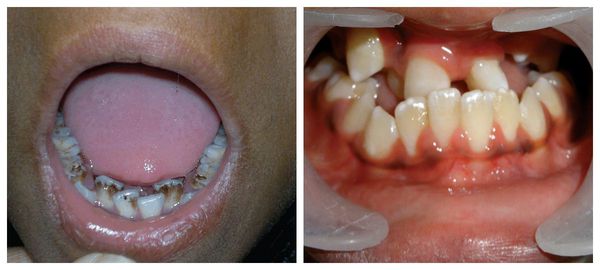
Перечисленные лицевые аномалии могут сопровождаться нарушением слуха, неправильной закладкой и прорезыванием зубов и другими нарушениями, которые могут повлиять на психофизическое развитие ребёнка.
Патогенез синдрома Гольденхара
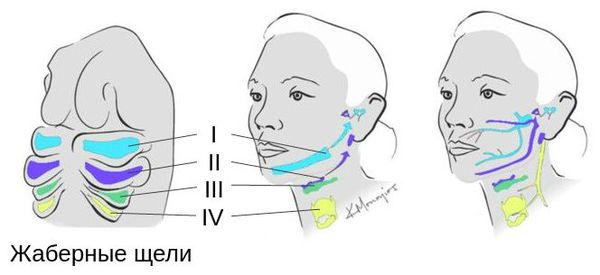
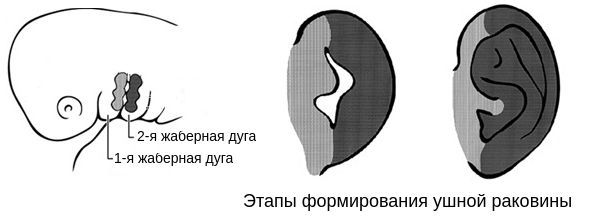
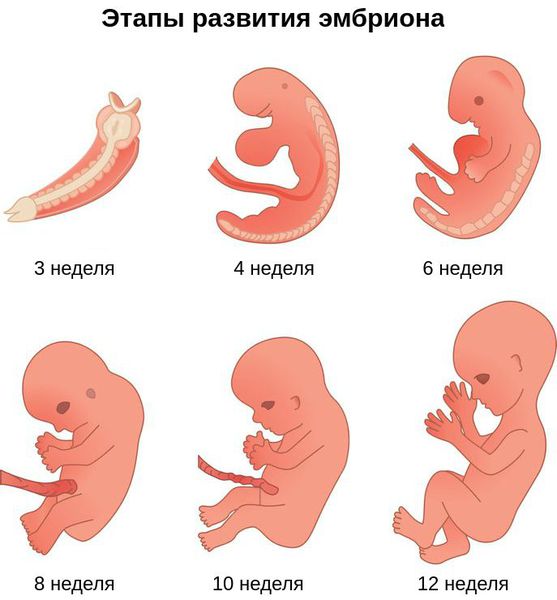
Лицевые структуры начинают формироваться на ранних сроках беременности. Со второй недели развития эмбриона на его головном конце образуется первичная ротовая ямка. К концу третьей недели она постепенно углубляется, достигает передней кишки (эндодермы) и, соединяясь с ней, образует начало пищеварительного тракта. В это же время по бокам головки эмбриона возникают два углубления — 1-я и 2-я жаберные щели, а ещё чуть позже — 3-я и 4-я щели. Между ними формируются жаберные или глоточные дуги, состоящие из нескольких частей: мешка, арки, бороздки и мембраны.
Таким образом, верхняя и нижняя челюсти, жевательная и мимическая мускулатура, наружное ухо и костные структуры среднего уха формируются из первой и второй жаберных дуг с третьей по восьмую неделю развития эмбриона. Этот период является «критическим» в отношении возникновения пороков развития лица и челюстей. Нарушить нормальное развитие черепно-лицевых структур на данном этапе может сочетанное воздействие внешних факторов, хромосомных и генетических аномалий.
Классификация и стадии развития синдрома Гольденхара
Объём дефектов лицевых структур оценивается по классификации OMENS, в которой выделяют пять групп аномалий:
Степень тяжести данных дефектов определяется по классификации, созданной учёными Pruzansky S. и Kaban L. B.:
Основываясь на своих многолетних наблюдениях, стоматолог-хирург Г. В. Кручинский выделил три варианта синдрома Гольденхара, каждый из которых подразделил на несколько типов:
Осложнения синдрома Гольденхара
В раннем возрасте асимметрия нижней челюсти приводит к неправильному развитию и прогрессирующей деформации верхней челюсти и остальных структур лицевого скелета. Со временем ребёнку становится трудно жевать и глотать. При выраженном недоразвитии нижней челюсти у пациента могут возникнуть постоянные проблемы с дыханием, вплоть до апноэ во сне (остановки дыхания).
В целом расщелины лица и/или нёба, недоразвитие верхней и нижней челюсти, лицевых мышц, скуловой и/или височной костей способны вызывать проблемы с зубами, трудности при кормлении, нарушение речи и изменение эстетических параметров лица.
Аномалии ушных раковин в некоторых случаях сопровождаются атрезией (заращением) слухового канала либо полным его отсутствием, что приводит к нарушению слуха. Из-за этого ребёнку сложнее ориентироваться в пространстве, так как он не понимает, откуда исходит тот или иной звук.
Диагностика синдрома Гольденхара
Как правило, диагностировать синдром Гольденхара не составляет труда. Постановка этого диагноза основана на оценке внешних признаков, клинической симптоматике и результатах дополнительных исследований — КТ, рентгенографии, МСКТ черепа, эхокардиографии и ультразвуковой диагностики. КТ, как правило, проводится для подготовки ребёнка к оперативному лечению.
Генетическое тестирование может быть предложено для подтверждения диагноза, т. е. для исключения генетических состояний, включающих аналогичные лицевые аномалии, связанные с хромосомными и моногенными нарушениями. К таким заболеваниям относятся прогрессирующая гемиатрофия лица, синдром Нагера, челюстно-лицевой дизостоз и др. Однако минимальные диагностические критерии не установлены. Имеются описания единичных случаев диагностики данного синдрома с помощью тестирования до родов.
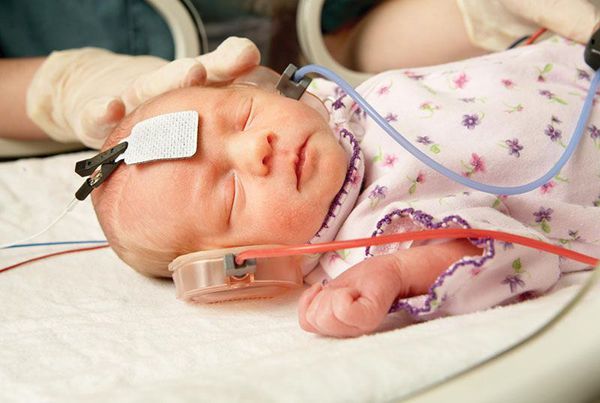
После рождения всем детям до наступления 6 месяцев во избежание задержки психоречевого развития проводится оценка слуха. Для этого выполняется измерение слуховых вызванных потенциалов: регистрация реакции мозга на звуковые раздражители. Зачастую на поражённой стороне у детей с синдромом Гольденхара выявляется тугоухость.
Лечение синдрома Гольденхара
Лечение проявлений синдрома Гольденхара следует начинать как можно раньше. Своевременная коррекция челюстных нарушений у ортодонта способствует успешному хирургическому лечению в последующем и сохраняет баланс лицевого скелета.
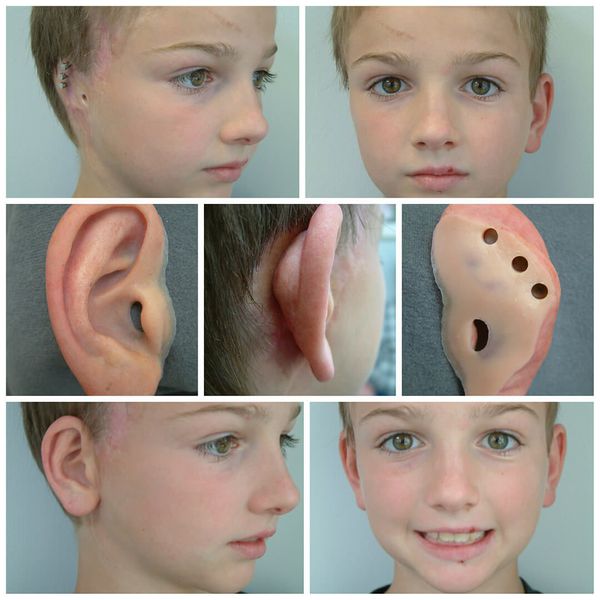
Для устранения выраженных дефектов нижней челюсти применяют индивидуально-смоделированные эндопротезы либо костно-хрящевые аутотрансплантаты из рёбер, обладающие тенденцией к росту. Для устранения дефектов ушной раковины также используются силиконовые эндопротезы либо аутотрансплантаты.
При выявлении нарушений слуха проводится слухопротезирование с помощью слуховых аппаратов либо альтернативными методами. Также необходимы регулярные занятия с сурдопедагогом и логопедом. Всё это позволяет предотвратить отставание ребёнка в речевом и общем развитии.
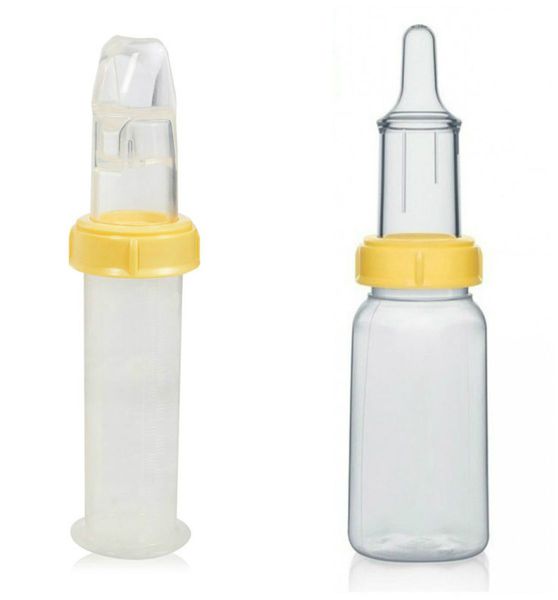
Решение проблем с кормлением заключается в применении специальных бутылочек и назогастрального зонда — трубки, которую вводят в желудок через нос.
Прогноз. Профилактика
При отягощённом семейном анамнезе не исключён наследственный характер заболевания. В таком случае риск для потомства по краниофациальной микросомии повышен. Для оценки риска показано медико-генетическое консультирование. Однако отсутствие конкретного мутирующего гена, характерного для развития синдрома Гольденхара, не позволяет точно предсказать выраженность симптомов у потомства.
Первичная (массовая) профилактика синдрома Гольденхара, как и любой врождённой аномалии, заключается в информировании населения и полноценной дородовой подготовке, направленной на предупреждение возникновения заболевания.
Что такое гипертрофия малых половых губ? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Анны Андреевны, пластического хирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
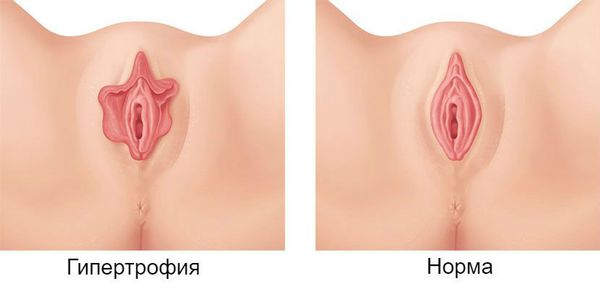
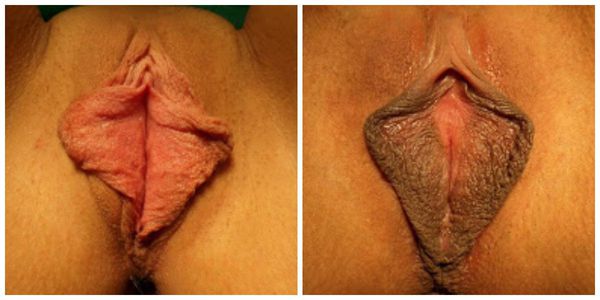
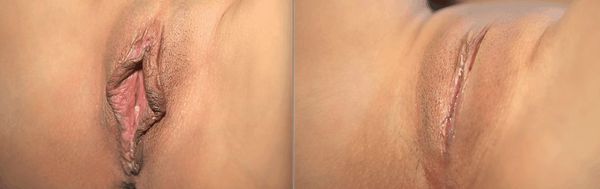
Гипертрофия, или элонгация, малых половых губ — это удлинение или увеличение малых половых губ, иногда в сочетании с их ассиметричной формой.
Нужно отметить, что наследственная гипертрофия — это не болезнь. Гинекологи воспринимают её как персонифицированную норму, которая может быть скорректирована посредством хирургического вмешательства, если у пациентки есть соответствующее желание и она понимает риски возможных осложнений: воспаления и инфекции, появления спаек, рубцов и др.
Причины заболевания
Лабиальная гипертрофия зачастую имеет врождённую этиологию [5] [6] :
Причины генетического плана, как и представленные факторы, начинают себя проявлять в начале сексуальной жизни или при половом созревании.
Гипертрофия также может развиваться и под воздействием других факторов:
Симптомы гипертрофии малых половых губ
Несмотря на то, что гипертрофия половых губ фактически не является отдельным заболеванием, данное нарушение может осложнять жизнь пациенток. Условно жалобы женщин с гипертрофией выделены в три категории [10] :
Функциональные признаки патологии выражены в физических неудобствах:
Кроме того, вследствие постоянного трения половые губы часто воспаляются, утрачивают нормальный тонус и могут подвергаться пигментации.
Эстетические симптомы связаны с тем, что женщина с гипертрофией не испытывает удовлетворения от собственного тела. Именно по этой причине многие женщины не посещают общественные бассейны и сауны, массажные кабинеты и другие места, в которых они вынуждены демонстрировать свое тело.
Патогенез гипертрофии малых половых губ
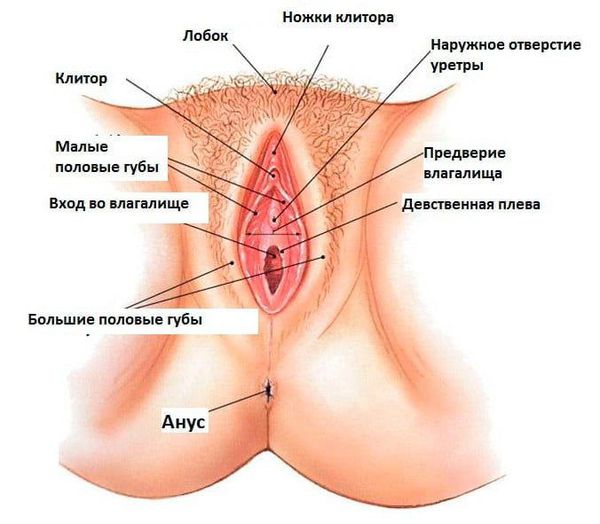
Наружные половые органы закладываются на 7 неделе эмбрионального развития в виде бугорка, половых складок и валиков. В 10 недель гениталии плода уже показывают признаки половой принадлежности.
У девочек на 12 неделе внутриутробного развития половой бугорок немного удлиняется, образуя клитор. Половые складки разрастаются и становятся малыми половыми губами. С боков они ограничивают мочеполовую щель, которая открывается в мочеполовую пазуху. Дальняя часть половой щели становится более широкой и превращается в преддверие влагалища, куда открываются женский мочеиспускательный канал и влагалище. К концу внутриутробного развития отверстие влагалища становится значительно шире отверстия мочеиспускательного канала. Половые валики превращаются в большие половые губы, в них накапливается значительное количество жировой клетчатки, затем они прикрывают малые половые губы.
В случае генетических мутаций возможно нарушение процесса формирования наружных женских половых органов, что может вызвать врождённую гипертрофию малых половых губ.
Одним из основных факторов гипертрофического разрастания считается воспаление. Воспалительный процесс состоит из трёх фаз:
Альтерация — это повреждение клетки, ткани. Например, при вульвите повреждающим фактором может выступать инфекция, передающаяся половым путём. В процессе альтерации высвобождается большое количество медиаторов воспаления — биологически активных веществ, которые отвечают за возникновение и поддержание воспалительного процесса.
Завершающая стадия воспаления характеризуется разрастанием клеточных элементов в очаге воспаления и восстановление повреждённых тканей. В зависимости от преобладания тех или других процессов (повреждающих или восстанавливающих) течение хронического воспаления приводит к той или иной степени гипертрофии малых половых губ.
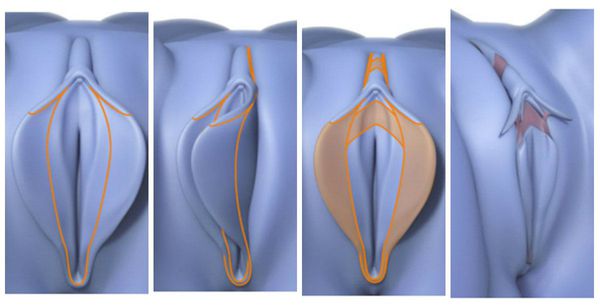
Классификация и стадии развития гипертрофии малых половых губ
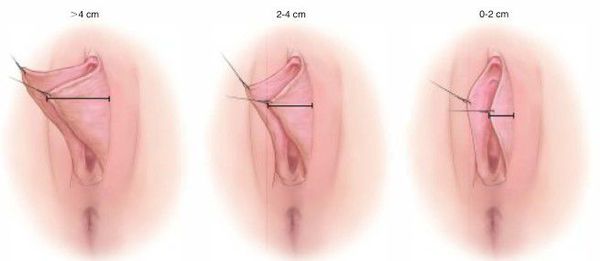
В сфере пластической и эстетической хирургии есть собственная классификация гипертрофии, локализованной в зоне вульвы. При этом она является общепринятой и даёт возможность установить целесообразность и схему проведения хирургического лечения. За основу классификации взяты степени разрастания внутренних половых губ [21] :
Часто половые губы не только разрастаются, но и становятся асимметричными, что ещё больше заставляет женщину испытывать эстетические неудобства.
В случаях асимметрии рядом с числовым значением ставится буква А.
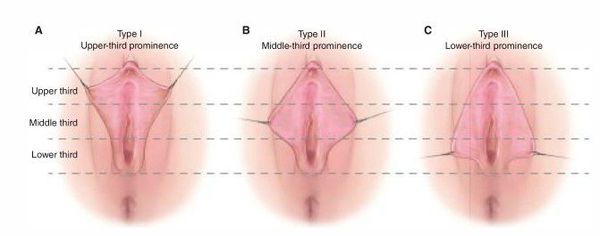
Классификация пластического хирурга Пола Банвелла отражает морфологию малых половых губ по расположению самой выступающей части половой губы.
Осложнения гипертрофии малых половых губ
Физиологическая функция и анатомическая норма требуют того, чтобы малые половые губы закрывали внешнее отверстие мочевыделительного канала и вход во влагалище. Запущенная форма гипертрофии малых половых губ может стать причиной:
Диагностика гипертрофии малых половых губ
В пластической хирургии нет норм, есть эстетическое восприятие. Каждый человек индивидуален, поэтому в каждом конкретном случае врач должен отталкиваться от изначальных данных и от желания пациентки. Основные выводы при планировании предстоящей коррекции делаются в положении пациентки лежа (как при гинекологическом осмотре) с использованием зеркала. Такая поза позволяет:
Также нужно отметить, что для пациентки, как правило, важен внешний вид именно с этого ракурса. В норме, в этом положении малые половые губы должны быть видны, но без заметного выступа за пределы больших половых губ.
Лечение гипертрофии малых половых губ
Лечение гипертрофии малых половых губ только хирургическое, однако при соблюдении некоторых рекомендаций дискомфорт из-за выступающих малых половых губ можно свести к минимуму, избежав тем самым операции и возможных осложнений:
Большой спрос на интимную пластику появился в начале XXI века и сейчас он тоже достаточно высок. Врачи не выступают против этой тенденции, но поддерживают её с некоторыми оговорками:
Существует Международное общество косметической гинекологии, в которое входит около миллиона специалистов данной области, которые регулярно обмениваются научными знаниями. Многие врачи предлагают авторские методики хирургического лечения гипертрофии малых половых губ. Однако не стоит доверять инновациям, которые не прошли достаточных клинических испытаний и не получили научного признания.
Перед операцией нужно проконсультироваться с врачом-гинекологом и пройти обязательные диагностические процедуры:
Единого идеального подхода к лабиопластике не существует. Каждый из методов имеет свои уникальные преимущества и недостатки.
Виды оперативных методов лечения
Чтобы повысить упругость, вместе с лабиопластикой дополнительно делаются инъекции препаратами гиалуроновой кислоты. С их помощью достигается эффект увеличения тургора (плотности) тканей, т. е. омоложения.
После хирургического вмешательства для предупреждения возможных осложнений пациентке прописывают курс антибиотиков и противогрибковых препаратов и дают рекомендации:
Послеоперационные осмотры проводятся через 1 неделю, 2 недели, 1 месяц и 3 месяца после вмешательства. Через 2 недели снимают швы, если их не сняли ранее.
Несмотря на соблюдение всех рекомендаций доктора после операции могут возникнуть следующие осложнения:
Прогноз. Профилактика
Если хирургическое вмешательство было проведено некорректно, то это может привести к нарушению естественного очищения вульвы, что в будущем спровоцирует дополнительные проблемы. Поэтому коррекция гипертрофии малых половых губ должна выполняться только опытным и квалифицированным врачом.
Специальной профилактики гипертрофии малых половых губ не существует. Женщинам рекомендуется два раза в год проходить профилактические осмотры у гинеколога, своевременно лечить воспалительные процессы, соблюдать личную гигиену. Не рекомендуется делать пирсинг вульвы.
Синдром Ретта
✪ Статья проверена экспертом
Лабутьева Ирина Сергеевна — детский психиатр, кандидат медицинских наук.
✰ Круглосуточная психиатрия ☛ 8 800 301 31 54
Клиника доктора Шурова проводит диагностику синдрома Ретта, подбирает подходящее лечение, оказывает психологическую поддержку родителям пациентов.
Что такое синдром Ретта?
Психоневрологическое расстройство синдром Ретта (цереброатрофическая гипераммониемия) — генетическое заболевание, поражающее в основном девочек. Болезнь поражает 1 из 10000-15000 новорожденных девочек вне зависимости от расовой и этнической принадлежности по всему миру. Беременность проходит без осложнений, ребенок рождается в срок.
Болезнь отражается на развитии ребенка в возрасте 6 месяцев, до этого развивается без выраженной симптоматики. Диагноз ставится на основании клинической картины, и совокупности признаков, характерных для ребенка в период раннего развития. Врачами проводится регулярная оценка неврологического и физического тестирование, чтобы выявить у ребенка мутации гена MECP2 на Х-хромосоме. Тактика лечения зависит от симптоматики и подразумевает междисциплинарный подход.
Причины формирования
Заболевание возникает из-за мутации, которая возникает в гене метил-CpG- связывающего-белка 2 (MECP2). Этот ген находится на Х-хромосоме, и принимает непосредственное участие в производстве метил-цитозин-связывающий белка 2 (MeCP2), который незаменим для развития клеток мозга, поскольку он увеличивает экспрессию гена, а также передает информацию другим генам или передает другим генам о том, когда нужно прекратить или выключить производство белка. Синдром Ретта препятствует нормальной работе гена MeCP2: происходит воспроизведение белков с патологической структурой или со стандартной структурой, но в недостаточном количестве, что влияет на аномальную экспрессию других генов.
В некоторых случаях синдром Ретта возникает из-за частичного делеция генов, из-за мутаций, которые происходят в других генах, ответственных за нормальное развитие мозга. Диагноз синдрома Ретта подтверждается результатами генетического анализа на выявление дефектов в гене MeCP2. Это позволяет дифференцировать болезнь с ДЦП и аутизмом.
Симптомы
Для синдрома Ретта существует целый ряд отличительных признаков, проявляющихся клинически:
Особенность заболевания в том, что симптоматика проявляется постепенно. В связи с этим выделяют 4 стадии болезни:
Диагностика
Чтобы поставить диагноз “синдром Ретта”, необходимо провести исследование клинической картины проявляющихся симптомов. Диагностику выполняют по следующим критериям:
Диагноз синдрома Ретта в классическом проявлении ставится на основании наличия всех критериев из группы необходимых.
Методы лечения
В настоящее время помощь пациентам с синдромом Ретта ограничена симптоматической терапией. Генетическое заболевание не лечится, а только поддерживается. В клинике после диагностики назначается поддерживающая терапия, улучшающая качество жизни.
Преимущества лечения в клинике
Поскольку синдром Ретта — генетическое заболевание, и cиндром Ретта нельзя вылечить, но это не значит, что больным нельзя помочь. В нашей клинике в Москве на основании консультации, сбора анализов назначается комплексная поддерживающая терапия. Наши преимущества:
Если вы заметили у вашего ребенка один симптом или более, похожие на синдром Ретта, рекомендуем обратиться в нашу клинику в Москве, чтобы выяснить причины такого состояния. При выявлении синдрома подбираем подходящее поддерживающее лечение. Также работаем с пациентами, которым уже поставлен диагноз “синдром Ретта”. Консультации проводят психотерапевты, нейропсихологи и логопеды.
Часто задаваемые вопросы
Диагноз ставится на основании клинической оценки симптоматики, оценки неврологического и физического статуса пациента, а также результатов генетического теста, который показывает наличие\отсутствие мутации MECP2 в Х-хромосоме (Xq28).
Заболевание на данный момент считается неизлечимым, но при помощи поддерживающей терапии можно улучшить качество жизни и замедлить регрессию функций движения. При наличии эпилепсии подбор противосудорожных препаратов позволяет контролировать это состояние.
Пациенты с синдромом Ретта требуют прохождения регулярной реабилитации, поэтому периодически необходимо посещать клинику, чтобы контролировать симптоматику и наблюдать за динамикой. В домашних условиях можно продолжать назначенную врачом терапию. Самолечением заниматься нельзя, так как при синдроме Ретта требуется внимание компетентных в этой области специалистов.
Синдром Туретта
Синдром Туретта является генетическим заболеванием, которое чаще всего передается от отцов к сыновьям, гораздо реже оно встречается у женщин. При этом женщины, чьи отцы страдали этим недугом, сильно склонны к неврозу навязчивых состояний.
в десятой части случаев синдром Туретта сопровождается еще и копролалией – это болезненная тяга к нецензурной лексике, желание употреблять ругательства тогда, когда это неуместно. Копролалия не является симптомом исключительно данного синдрома, потому что такая проблема встречается и при шизофрении, и при некоторых маниакальных состояниях.
Нельзя сказать, что само заболевание очень редкое – оно встречается от 1 до 10 раз на 2000 людей, чаще всего диагноз ставят в детском возрасте.
Факторы, провоцирующие синдром Туретта
Хотя болезнь и является генетической, некоторые факторы ее активнее провоцируют. Поэтому выделим такие причины синдрома Туретта:
Как проявляет себя синдром Туретта
К симптомам синдрома Туретта относят:
По списку видно, что проявления болезни бывают моторными (связанными с движениями) и вокальными (связанными со звуками). Все, что связано с движением, чаще всего проявляет себя с 2 до 8 лет, а вокальные «всплески» характерны и для детей помладше.
Любые тики при таком заболевании не контролируются. Эти признаки синдрома Туретта существуют как бы сами по себе – пациент не в силах с ними совладать. При этом в стрессовой ситуации такие реакции обостряются, становятся более выраженными, яркими и частыми. В условиях полного покоя и расслабления тики беспокоят намного меньше.
Стадии заболевания
Синдром имеет четыре стадии. Определяют их в зависимости от того, как часто происходят тики. Если не чаще одного раз в минуту – речь о первой стадии. Причем пациент часто чувствует, что проблема приближается, и может ее как-то замаскировать. На второй стадии происходит от 2 до 4 тиков в минуту. Это дает сильное напряжение на психику, она перевозбуждается.
Далее процесс идет по нарастающей: на третьей стадии наблюдается 5 и более тиков в минуту, а четвертая характеризуется очень частыми тиками. В последнем случае нередки серьезные психические нарушения, поскольку ЦНС находится в постоянном напряжении.
Как протекает синдром Туретта, есть ли лечение
Полностью вылечить болезнь при помощи конкретных программ нельзя, но нередко она может исчезнуть самостоятельно. Например, такое случается при половом созревании. Если синдром Туретта сохраняется с возрастом, он часто дублирует разные психические расстройства вроде панических атак. Последствий, опасных для жизни, этот синдром в себе не несет, однако ухудшает качество жизни пациента – хотя бы по той причине, что болеющий чувствует себя неловко, не может общаться с окружающими как обычный человек.
Лечение синдрома Туретта предполагает сглаживание выраженных симптомов, повышение качества жизни пациента.
Особенности диагностики
Диагностика синдрома Туретта заключается в комплексе мер:
Проблемой такого характера занимаются врачи-психиатры, и сам синдром относится к психиатрическим заболеваниям по МКБ-10.
Важно! Родители не смогут сами определить, какой у ребенка синдром. Дело в том, что есть очень опасные состояния, которые маскируются под тики, поэтому визуально они выглядят так же, как и синдром Туретта. Но убедиться в этом может исключительно профессионал. Если при обследовании специалист заподозрит отклонение, он может назначить ряд дополнительных обследований и анализов (по ситуации). В таком случае нужно обязательно пройти все процедуры и убедиться в точности диагноза.
Чем лечат синдром Туретта в Москве
Все методы, которые используются при лечении подобных заболеваний, можно поделить на медикаментозные и немедикаментозные. Первые предполагают прием седативных препаратов, редко транквилизаторов. Если их и назначают, то короткими курсами и только после того, как врач выяснит, что это необходимо.
Немедикаментозные методы лечения синдрома Туретта:
Важный момент при лечении синдрома Туретта – это правильная обстановка дома, среди близких друзей. Человек с таким отклонением должен получать поддержку, заботу, его необходимо оградить от насмешек и неадекватных реакций на тики.
Народная медицина
При таком недуге можно использовать народные средства, которые направлены на стабилизацию состояния, сохранение спокойствия. Это чаи и настойки из таких трав, как мята, ромашка, мелисса. Можно применять любые успокаивающие сборы, если нет аллергии на компоненты. Однако не стоит рассчитывать на их целебные свойства – это просто легкая поддержка состояния в дополнение к основному лечению (обязательно проконсультируйтесь с лечащим врачом).