Как называется повязка на глаза
Журнал
Один из ярких атрибутов пирата – повязка на один глаз. Благодаря такому аксессуару зрение быстро привыкало к смене освещения в трюме и на палубе, а сам корсар выглядел угрожающе. Сегодня вы наверняка замечали детей с повязкой на глазу. Но это не потому что их родители пираты, а из-за того, что у ребенка «амблиопия».
Что такое «амблиопия»?
Амблиопию также называют синдром «ленивого глаза». Это нарушение зрения, при котором один глаз слабо или вообще не задействован в зрительном процессе. Человек видит абсолютно разные изображения, которые мозг не может соединить в единое целое и начинает игнорировать нечеткую картинку. В результате работа более слабого глаза подавляется.
Чаще всего амблиопию диагностируют у детей до 6-8 лет. При этом ребенку легче вылечить слабый глаз, а вот взрослому сложнее, поскольку долгие годы он «дремал». Причины развития болезни разные. Например, синдром «ленивого глаза» может быть последствием косоглазия и наоборот.
Как это лечат?
При амблиопии важно своевременно обнаружить болезнь. Чем дольше «спит» глаз, тем хуже. Чтобы его «разбудить», врачи надевают пациенту окклюдер. Это специальный пластырь, которым закрывают глаз. Таким образом, второй вынужден активно работать за двоих.
Как это обнаружить?
В домашних условиях сложно заметить симптомы амблиопии. Дети еще не осознают, что с их зрением что-то не так, поскольку они не знают, как хорошо или плохо видеть. Вот некоторые признаки болезни: один глаз косит, ребенок щурится глядя на предмет или близко преподносит его к глазам, наклоняет голову в одну и ту же позицию при рассматривании.
Однако не всегда можно визуально заметить эти симптомы. При этом чем раньше диагностировать болезнь, тем лучше для ребенка. Именно поэтому специалисты рекомендуют показывать детей офтальмологу не реже двух раз в год.
Приходите в салон оптики «Точка Зрения», чтобы пройти полный офтальмологический осмотр и получить консультацию квалифицированного и опытного врача.
Алгоритм перевязки ран
Содержание статьи:
Перевязка раны после операции – это обязательная процедура, которая необходима для быстрого и безопасного заживления без осложнений. Предусматривает очищение кожи, обработку травмированного участка антисептическими средствами, наложение новой стерильной повязки. Неправильные действия при перевязке ран могут спровоцировать развитие опасных осложнений: нагноения, абсцесса, некроза, заражения крови. Именно поэтому крайне важно знать, как правильно сделать перевязку, и понимать алгоритм действий при обработке послеоперационной раны.
Виды перевязки ран
Различают перевязочные манипуляции двух видов:
Техника перевязки раны: 5 основных шагов
В ходе каждой процедуры необходимо проверять поврежденную область на наличие инфекций. Признаками инфицирования являются: сильное нагноение, неприятный запах, изменение цвета. Если присутствует хоть один из симптомов, необходимо обратиться за медицинской помощью. Врач назначит антибиотики или другие лекарства, которые помогут избавиться от инфекции.
Как правильно перевязать раны: важные аспекты
Правильно выполненная перевязка должна:
Для этого необходимо:
Прежде чем самостоятельно проводить перевязки раны, необходимо обсудить с врачом порядок действий, получить список перевязочных и антисептических средств. Оценить, насколько правильно наложена повязка на рану, может только медицинский работник.Врач должен осмотреть участок, оценить, как заживают раны, при необходимости обработать повреждение дополнительными средствами.
В «СМ-Клиника» вы можете вызвать врача или медсестру на дом. Звоните нам по телефону +7 (812) 210 31 98 – операторы согласуют удобное время визита медика для осмотра, перевязки раны или других медицинских манипуляций, а также подскажут цены на медицинские услуги.
Лечебные манипуляции и процедуры в офтальмологии
Методы и протоколы лечения заболеваний органа зрения тесно связаны с выполнением определенных медицинских манипуляций, таких как:
В некоторых случаях очень полезно знать технику их выполнения.
Закапывание глазных капель
Данную процедуру в медицине также принято называть инстилляцией. Ее выполняют посредством пипетки или из наконечника-дозатора, находящегося на флаконе с глазными каплями. Если медикаментозное средство назначается пациенту с гнойным либо вирусным заболеванием, и пипетка, и флакон с каплями должны быть индивидуальными.
Необходимо помнить, что вместимость конъюнктивального мешка — одна капля лекарственного средства, которое при нормальном отведении слезы задерживается там примерно 5 минут.
Как правило, закапывают глазные капли в нижнюю конъюнктивальную полость, предварительно оттянув ватным тампоном нижнее веко. Глазное яблоко при этом необходимо завести кнутри и кверху.
Закапывать капли лучше всего в наружный угол глаза, обращая внимание на то, чтобы раствор не попал на роговицу глаза, которая обладает наибольшей чувствительностью. Ватный тампон впитывает при этом избыток лекарственного средства, препятствуя стеканию жидкости по лицу пациента. Глазные капли также можно закапывать и под верхнее веко, если оттянуть его и попросить больного опустить взгляд вниз.
Если в глаз необходимо закапать раствор сильнодействующего средства (к примеру, атропина), стоит позаботиться, чтобы оно не попало в нос во избежание его системного действия. Для этого указательным пальцем нужно прижать область слезных канальцев и удерживать его минуту или две.
Закладывание глазной мази
Глазную мазь закладывают за верхнее и нижнее веко. Процедуру выполняют специальной стеклянной палочкой либо выдавливают необходимой длины столбик средства непосредственно из тюбика, имеющего определенный наконечник. При этом, как тюбик мази, так и стеклянные палочки нужно сделать индивидуальными. Помещенная в конъюнктивальный мешок мазь задерживается в несколько раз дольше, чем капли и является более действенной. Однако ее закладывание противопоказано если существует возможность проникновение средства в полость глаза (при проникающих ранениях глазного яблока).
Процедуру закладки глазной мази проводят в положении пациента сидя со слегка запрокинутой назад головой и устремленным вверх взглядом. Нижнее веко нужно оттянуть ватным тампоном вниз и завести за него стеклянную палочку с определенным количеством мази. Затем отпускают веко и просят пациента закрыть глаз. Стеклянную палочку убирают из-под сомкнутых век, двигая ее к виску, мазь при этом остается в конъюнктивальной полости. Избыточное количество мази убирают на ватный тампон. Если мазь закладывается сразу из тюбика, закрывать глаз пациент может только после извлечения из конъюнктивального мешка наконечника.
Введение лекарственной пленки
Медикаментозные средства в форме лекарственной пленки — это тонкие овальные пластинки, способные медленно растворяться в слезной жидкости. Подобные пластинки имеют в своем составе определенные дозы лекарственных веществ и назначаются при том или ином заболевании глаз. Пленку, захваченную пинцетом, вводят в нижнюю конъюнктивальную полость, предварительно оттянув нижнее веко ватным тампоном. Затем нижнее веко осторожно отпускают и просят пациента прикрыть глаза на несколько минут. Попадая в слезную жидкость, лекарственная пленка размягчается и не вызывает у пациента ощущения инородного тела. По прошествии некоторого времени, она превращается в гель, а после и вовсе растворяется.
Удаление инородных тел
Попадая в глаз, инородные предметы, как правило, остаются на внутренней поверхности в бороздке верхнего века, находящейся в нескольких миллиметрах от межреберного края. В процессе моргания твердые инородные тела становятся причиной повреждения роговичного эпителия. Эти повреждения хорошо видны при закапывании раствора флюоресцеина, когда они предстают в виде царапин – зеленых полосок.
При поиске инородного тела в глазу, осмотр начинают с внутренней поверхности верхнего века, которое слегка выворачивают. Для удаления чужеродного предмета применяют влажный туго скрученный ватный тампон. Анестезии не требуется.
Если инородное тело находится на роговице глаза, при его удалении необходимо провести обезболивание глазными каплями с анестетиком. После этого поверхностные инородные тела извлекают влажным ватным тампоном, а внедрившиеся в роговичную поверхность — инъекционной иглой либо специальным копьем.
Наложение повязки
Наложение на глаза стерильной повязки необходимо при травмах глаза, при транспортировке пациента и после хирургических вмешательств. В офтальмологии повязки на глаз могут быть монокулярными и бинокулярными.
Монокулярной, называют повязку на один глаз. Она накладывается, когда движения глаза под повязкой не противопоказаны.
Такая повязка представляет собой ватно-марлевую стерильную подушечку, которую фиксируют к глазу двумя-тремя круговыми турами бинта вокруг головы. Не менее 20 см бинта при этом оставляют для завязывания свободными. Круговые туры фиксирующего бинтования чередуют с турами, проходящими через пораженный глаз. В этом случае, бинт накладывают вниз от затылка под мочку уха, затем через пораженный глаз вверх на противоположную сторону лба и затылок. Завязывать бинт нужно на лбу.
Бинокулярной называют повязку, которую накладывают на оба глаза пациента при их поражении или в случае, когда движения больным глазом абсолютно нежелательны (после операций, проникающих ранений и пр.).
Наложение бинокулярной повязки требует бинтования обоих глаз пациента, на которые накладываются стерильные ватно-марлевые подушечки. Фиксирующие туры, при этом, выполняются в обратном направлении и проходят через глаз ото лба, а затем под мочку уха, на затылок.
В офтальмологии вместо повязки достаточно часто применяют ватно-марлевые наклейки. Это стерильные ватно-марлевые подушечки наложенные поверх закрытого глаза, которые зафиксированы полосками пластыря к щекам и лбу.
Субконъюнктивальные инъекции
Это инъекции в конъюнктивальную полость, которые выполняют после троекратного с минутным интервалом обезболивания глазными каплями. При выполнении инъекции, конъюнктиву глаза захватывают у переходной складки с помощью пинцета, пациент смотрит вверх. У основания конъюнктивальной складки на глубину до 4мм вводят иглу, параллельно склере. Когда игла оказывается строго под конъюнктивой, осуществляют введение лекарственного раствора в объеме не превышающем 0,3-0,5 мл.
Массаж век
Сеансы массажа с выдавливанием секрета мейбомиевых желез рекомендованы при лечении блефарита. Перед массажем, в глаз трижды вносят раствор анестетика, соблюдая минутный интервал. Процедуру выполняют пальцем по веку, с подложенной за веко стеклянной палочкой, либо двумя стеклянными палочками. По окончании процедуры массажа влажным тампоном секрет мейбомиевых желез сразу удаляется. Для обезжиривания края века применяют смесь спирта и эфира, смазывают спиртовым раствором 1% бриллиантового зеленого либо раствором календулы на спирту.
Массаж слезного мешка
Такой массаж назначается для лечения дакриоцистита новорожденных. Его проводят осторожными вибрационными надавливаниями у внутреннего угла глаза одним пальцем на область слезного мешка сверху вниз. При этом, палец располагают таким образом, чтобы были пережаты одновременно оба слезных канальца. В этом случае, внутри слезного мешка возникает высокое давление, с помощью которого в нос проталкивается желатинозная пробка, которая закрывает слезно-носовой канал. По завершении процедуры массажа, в глаз младенца вносят капли с дезинфицирующим раствором.
Шилова Татьяна Юрьевна
Врач-офтальмолог высшей категории
микрохирург
Окклюдер для лечения детских глазных заболеваний
Показания к применению
Окклюдером называется офтальмологическая повязка на один глаз. Обычно окклюдеры применяются при лечении косоглазия и амблиопии.
Амблиопия (синдром «ленивого глаза») – функциональное расстройство зрения, при котором один глаз не участвует в процессе формирования объемной картинки мозгом, так называемое бинокулярное зрение.
В данном случае наибольшая эффективность ношения окклюдера отмечается при раннем обнаружении патологии в детстве, когда процесс роста глаз у ребенка еще идет и нарушения зрения легче подвергается лечению. коррекции.
Дело в том, что врожденное косоглазие может быть не только явным, но и скрытым. Начинающуюся амблиопию также важно обнаружить на ранней стадии. Иногда это достаточно сложно сделать, потому что на этом этапе болезни, клиническая картина практически не проявляется. Возможными признаками, по которым родители могут заметить начинающуюся проблему у ребенка, являются отсутствие фиксации взгляда на предметах, либо дезориентация в пространстве, например, когда малыш часто кладет предметы мимо стола или ударяется об угол мебели или косяк, мимо которого спокойно мог пройти мимо. Именно поэтому так важно для ребенка периодически проводить офтальмологическую диагностику для своевременного выявления отклонений.
Терапевтический эффект может быть достигнут только при правильном и длительном использовании окклюдера.
Кроме амблиопии и косоглазия окклюдеры применяются при оказании неотложной помощи при травмах глаза, а также в качестве послеоперационной повязки, защищающей операционное поле от внешних воздействий.
Показания и рекомендации к применению повязки выявляет и дает только врач-офтальмолог.
Диагностика перед назначением
Для выявления показаний к применению окклюдера производится полная офтальмологическая диагностика:
• Анамнез пациента. Опрос родителей, близких родственников.
• Исследование положения глаз и объема движений для выявления и определения угла косоглазия.
• Диагностика переднего отрезка и прозрачности сред глаз, состояния глазного дна на широкие зрачки для исключения заболеваний глаз.
• Исследование рефракции (оптического строения) глаз.
• Проверка бинокулярного зрения.
• Проверка аккомодационной способности органа зрения.
Дополнительно офтальмолог может посоветовать родителям отправить ребенка на консультацию к неврологу. Некоторые врожденные неврологические расстройства могут быть причиной возникновения патологии, и в этом случае необходимо вылечить первичное заболевание, а ношение детского окклюдера предписывается для устранения риска рецидива.
Типы окклюдеров
Окклюдеры бывают нескольких разновидностей в зависимости от того, из какого материала они изготовлены. От их вида (разновидности) также зависят показания к применению.
Окклюдер из ткани
При изготовлении тканевых окклюдеров используется мягкий материал, который не будет натирать кожу. Окклюдеры из ткани просто надеваются на очки в качестве своеобразного чехольчика и имеют низкую стоимость.
Окклюдер-пластырь

Данная разновидность окклюдера приклеивается на кожу вокруг глаза. Их стоимость немного выше, так как используется специальный материал, пропускающий воздух, чтобы глаз получал достаточное количество кислорода и не возникла атрофия.
Силиконовый окклюдер
Окклюдеры из силикона приклеиваются к поверхности линзы очков с помощью мелких присосок и являются многоразовыми, что является их основным достоинством. Они исправно выполняют свою функцию, как и другие виды окклюдеров.
Окклюдеры разделяются по размерам в зависимости от возраста и имеют четыре разновидности:
· миди (от двух до четырех лет)
· макси (от четырех до шести лет)
· окклюдеры для взрослых.
Размер «взрослых» окклюдеров определяется размером оправы очков или физиологических особенностей пациента.
Офтальмологи категорически запрещают носить окклюдеры не соответствующего возрасту и особенностям пациента размера, поскольку это полностью перечеркнет терапевтический эффект. Поэтому при покупке окклюдера самостоятельно необходима консультация у офтальмолога. Для соблюдения гигиены врачи также рекомендуют носить одноразовые повязки-пластыри.
Правила ношения
Кроме оказания первой помощи при травме глаза или послеоперационной реабилитации окклюдеры применяются и для здорового глаза. Делается это для того, чтобы создать для глаза с патологией максимальную нагрузку и стимулировать его к функционированию и выздоровлению. Поэтому для детей рекомендуются именно ношение одноразовых окклюдеров-пластырей, поскольку повязка будет полностью закрывать здоровый глаз и исключит возможность подглядывания боковым зрением из-под очков, что позволяет тканевый окклюдер. Рекомендация купить для ребенка именно окклюдеры-пластыри также обусловлено гигиеной и повышенной детской активностью.
Стандартное предписываемое ношение пластыря – не более шести часов в сутки. Увеличение времени ношения окклюдера-пластыря и ношение его в ночное время предписывается врачом. Полное устранение ношения окклюдера также возможно только по рекомендации врача. Самостоятельное прерывание терапии также запрещается, поскольку приведет к регрессу незакрепленного оздоровительного эффекта.
Для взрослых пациентов ношение одноразовых окклюдеров для глаз необязательно, и можно обойтись прикрепляемой к оправе тканевой повязкой. Продолжительность терапии напрямую зависит от диагноза и может составлять от одного-двух месяцев до трех лет. Ношение повязки также прекращается только после диагностических тестов и прямого предписания врача.
Изготовление окклюдера в домашних условиях
Окклюдер для взрослого и ребенка можно изготовить самостоятельно из мягкой дышащей ткани. Изготавливать самодельные окклюдеры-пластыри категорически запрещается. Не пропускающий кислород медицинский пластырь вызовет гипоксию и повредит здоровью пациента.
Если ваш ребенок никогда раньше не носил окклюдеры – вам помогут в нашей клинике Глазка . Заказать и купить окклюдеры в Новосибирске можно в нашем интернет магазине по ссылке: https://www.i-linz.ru/catalog/aksessuary/
Здесь вам проведут диагностику зрения, подскажут, необходимо ли применение окклюдера и дадут полную консультацию по их ношению.
Современные послеоперационные повязки
С тех пор, как человеком была выполнена первая хирургическая операция, появилась необходимость в специальных послеоперационных повязках. Конечно, на заре медицинской науки, функции послеоперационных повязок, возможно, выполняло нечто совсем на них непохожее — скажем, пучок травы или лоскут шкуры какого-то животного.
Хирургия стремительно развивалась, подталкивая врачей к поиску перевязочных средств, создающих пациенту после операции максимально комфортные условия. Особенно большое количество послеоперационных повязок появилось в последние 10-15 лет. Но вместе с ними к нам пришли и новые малопонятные термины, которые отпугивают пациентов и, порой, заставляют возвращаться к применению традиционных марлевых салфеток и ваты. Давайте для начала разберём эти термины:
Теперь можно переходить непосредственно к самим повязкам. После операции нам приходится сталкиваться, как правило, с двумя основными видами послеоперационных ран:
Уход за ними существенно различается.
Повязки для чистых послеоперационных ран.
Рану с послеоперационным швом, не имеющую открытой раневой поверхности, называют «чистой».
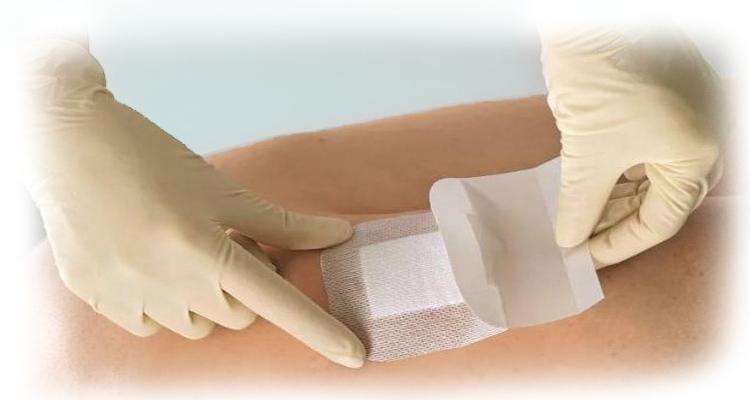
Для неё используются повязки, которые надежно защищают шов и не отклеиваются от кожи. Под такой повязкой сама кожа будет «дышать», а на шов ляжет подушечка из мягкого материала (вискоза, целлюлоза).
Вспомните времена, когда вместо подушечки применяли марлю, закреплённую полосками тканевого лейкопластыря или приклеенную к коже при помощи клея БФ-6. Современные послеоперационные повязки гораздо удобнее в применении!
Лечебное питание после травм. Советует врач
Как поменять послеоперационную повязку?
Многие часто дома самостоятельно меняют послеоперационную повязку. Поэтому мы напомним основные правила проведения этой манипуляции:
Из современных антисептических средств хорошо подходит раствор Пронтосан, обладающий широким спектром антимикробного действия и пролонгированным бактерицидным эффектом. А также раствор Октенисепт, бактерицидное действие которого сохраняется даже при разведении чистой водой в пропорции 1:10.
Совет: перчатки очень липнут к клеящиеся частям повязки, поэтому на заключительном этапе лучше их снять. Если сделать всё правильно, повязка будет наложена аккуратно и комфортно.
Смену повязки на «чистой» ране обычно проводят не чаще одного раза в 3-4 дня, можно только один раз — для снятия наложенных швов, но лучше проконсультироваться с врачом.
Послеоперационные повязки для открытых ран.
Когда рана имеет не закрытую кожей поверхность, всё гораздо сложнее — в каждом конкретном случае есть свои нюансы, и вести такую рану нужно только вместе с врачом.
Но можно предположить, что потребуется атравматичный (сетчатый) слой, например такой, как силиконовая сетчатая повязка СиликоТюль и вторичная абсорбирующая повязка.
При значительном количестве раневого отделяемого в качестве вторичных повязок хорошо зарекомендовали себя повязки ЭкСорб и ЭкСорб Плюс.
При риске развития раневой инфекции, подходят повязки, пропитанные бактерицидным средством, например ТайдиСорб Пови с повидон-йодом.