что такое термография молочных желез
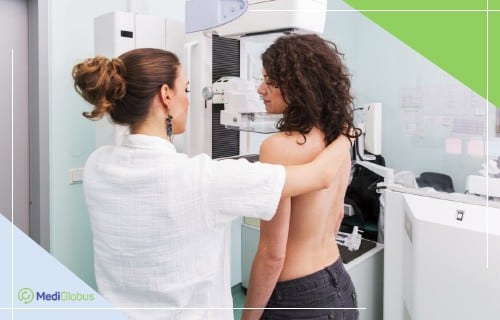
Ранняя диагностика опухолей в молочных железах позволяет незамедлительно начать лечение и спасти здоровье и жизнь. Однако традиционная маммография — обследование груди — связана с рентгеновским излучением. Да и сама процедура малоприятная, поскольку сопровождается болезненным сдавливанием молочных желез. Выявить патологию на ранней стадии с высокой точностью и безболезненно позволяет новая методика, о которой мы побеседовали с врачом-маммологом семейной клиники «Детство плюс» Анатолием Болотиным.

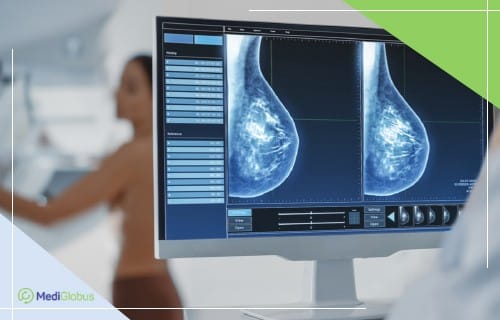
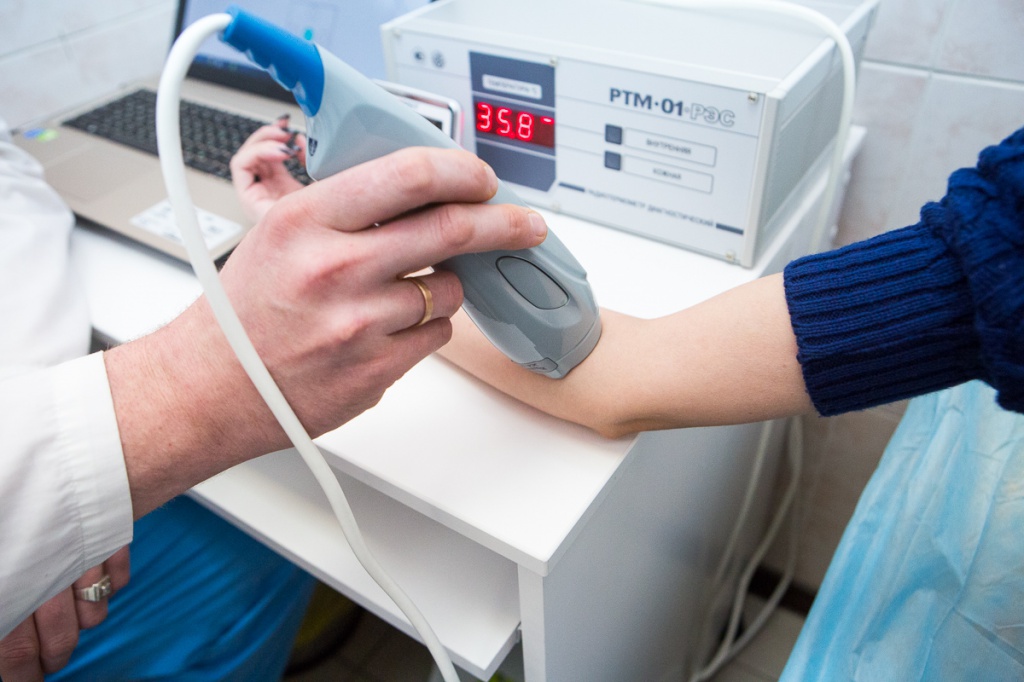
— Обследование проводится с помощью микроволнового маммографа РТМ. Это уникальный прибор, позволяющий выявить патологию молочной железы на ранней стадии, еще до появления симптомов. Метод микроволновой радиотермометрии (РТМ — диагностика) основан на измерении собственного электромагнитного излучения тела человека в дециметровом диапазоне волн. При этом мощность излучения пропорциональна температуре внутренних тканей. Это разработка российских ученых, которая успешно применяется и в других странах — в частности, в США, Германии, Японии, Израиле, — и называется там Microwave Brest Scan. В России метод апробирован в известных клиниках — госпитале имени Бурденко, РОНЦ имени Блохина, Российском научном центре рентгенорадиологии и других.
— В чем его преимущество перед другими видами маммографии?
— Для пациента это, прежде всего, отсутствие излучения, то есть абсолютная безвредность. Процедура безболезненна, никаких неприятных ощущений не будет, что тоже немаловажно. Грудь не сдавливается, она соприкасается только с датчиком прибора. Возраст не имеет значения для проведения процедуры. К ней не надо специально готовиться. Кроме того, такое обследование можно проводить молодым и беременным женщинам, в отличие от рентгеновской маммографии.

А для врача обследование с помощью микроволнового маммографа означает точность выявления и наблюдения патологий молочных желез, диагностики маститов, контроля за ходом лечения доброкачественных опухолей, ранее выявление злокачественных, возможность оценить агрессивность опухолей. На ранних стадиях опухоль часто остается незамеченной, потому что у женщины ничего не болит, она не чувствует какого-то дискомфорта. По мере разрастания поражаются близлежащие ткани и лимфатическая система. Чем раньше обнаруживается патология, тем в разы увеличивается возможность успешно её вылечить.
— Как выглядит снимок, результат исследования? Пациентка может сама его понять?
— Обычные снимки пациенткам действительно непонятны, они серо-белые, новообразования на них не просматриваются. Кроме того, для точного диагноза надо иногда делать серию маммографических снимков. А микроволновой маммограф РТМ делает цветную картинку и дает четкое представление о наличии или отсутствии проблемы. Поля с зелёным цветом — здоровая ткань, синий или голубой цвет — киста, красный — новообразование, что-то растет. Сразу ясно, где проблемное место, где требуется особое внимание, возможно, и пункция с цитологическим исследованием.
Снимок можно распечатать на цветном принтере, можно записать на электронный носитель.
— В какие дни менструального цикла можно приходить на такое обследование?
— С 5-го по 10-й дни цикла. Если у женщины наступила менопауза — соответственно, в любой день.
— Есть ли противопоказания к РТМ-маммографии?
— Повышенная температура. — С помощью этого прибора можно исследовать только молочные железы? — Прибор многофункционален, он позволяет проводить исследования участков кожи по всему телу. В частности, можно безболезненно, с помощью специального датчика, исследовать родинки, родимые пятна, меланомы. После обследования станет ясно, доброкачественная ли родинка или в ней есть злокачественная ткань. Во втором случае удаление, естественно, проводится с онкологической осторожностью и дальнейшим лабораторным исследованием.
— Сколько стоит РТМ-маммография?
— В нашей клинике 1500 рублей. В московских — в среднем 2500.
— Опухоль, какие-то разрастания в груди — это всегда потенциальная операция?
— Нет. Возьмем, например, фиброзно-кистозную мастопатию, когда появляется множество уплотнений и кист различного размера, — это достаточно распространенная болезнь. Какой смысл удалять одну кисту, если другие при этом растут? Надо разбираться в причинах, смотреть гормональный фон. Последствия гормональных сбоев лечатся препаратами, а не хирургическим вмешательством.
«Детство плюс»: Зеленоград, Савелкинский проезд, дом 4 (бизнес-центр), отдельный вход.
Возможности дистанционной инфракрасной термографии в диагностике заболеваний молочных желез (злокачественные изменения)
Резюме. Диагностика состояния молочных желез для выявления среди женщин групп риска, а также последующего раннего выявления злокачественных новообразований является залогом успешного лечения. Дистанционная инфракрасная термография позволяет в ряде случаев в сочетании с другими инструментальными методами на ранней доклинической стадии выявлять соответствующие изменения в молочных железах. Данная работа посвящена термографической диагностике патологии молочных желез злокачественного характера. Продемонстрирована высокая эффективность метода в выявлении этой патологии на ранних стадиях.
Введение
Диагностическая инфракрасная термография, получившая в последние годы широкое распространение, основана на разности температур кожных покровов над пораженными и интактными участками, что связано с особенностями кровообращения здоровых и патологически измененных тканей (Head J.F. et al., 1993; Head J.F., Elliot R.L., 1995; Ring E., Ammer K., 2000; Ковальчук И.С. и соавт., 2013). Развивается также метод контактной цифровой термографии для диагностики заболеваний молочных желез (Гридин А.Ф. и соавт., 2005; Приходченко В.В., Приходченко О.В., 2005a; b; Приходченко В.В. та співавт., 2011). В то время как прочие лучевые методы диагностики обычно позволяют получить информацию о структурных изменениях тканей, термография позволяет отобразить физиологические процессы, сопровождаемые аномальным теплообразованием (Новикова Е.Е., 1996; Ring E., Ammer K. 2000; Заболотская Н.В., Заболотский В.С., 2005; Тарасовська Е.В., 2007; Ковальчук И.С. и соавт., 2013).
Результаты предыдущей работы продемонстрировали возможности инфракрасной термографии в диагностике доброкачественных изменений в молочной железе (Ковальчук И.С. и соавт., 2013).
В ряде работ показано, что усиление ангиогенеза и митотической активности, характерных для злокачественного процесса, приводит к повышению локальной температуры, улавливаемой с помощью термографии, что позволяет заранее предположить определяемые с помощью рентгеновской маммографии (РМГ) признаки малигнизации (Diakides N.A., Bronzino J.D. (Eds), 2006; Успенський Д.А. та співавт., 2007; Шихман С.М. и соавт., 2007).
Каждая область поверхности человеческого тела имеет характерную термографическую картину. Так, температура верхних отделов молочных желез у женщин несколько выше, чем нижних. Температура ареолы (околососкового кружка) и нижних отделов молочных желез более постоянна, чем верхних. Повышение интенсивности инфракрасного излучения над патологическими очагами связано с усилением в них кровоснабжения и метаболических процессов, уменьшение его интенсивности наблюдается в области со сниженным регионарным кровотоком и сопутствующими изменениями в органах и тканях (Моисеенко В.М., Семиглазов В.Ф., 1997; Маркель А.Л., Вайнер Б.Г., 2005; Bevers T.B. et al., 2006; Шахмамедов Н.С., 2010).
Известно около 30 различных заболеваний молочной железы, по поводу которых одна из двух женщин в течение жизни обращается к врачу (Аксель Е.М., 2006). Примерно у 10% из них существует вероятность развития рака. В мире ежегодно регистрируют >1 млн новых случаев злокачественных опухолей данной локализации (Гридин А.Ф. и соавт., 2005; Заболотская Н.В., Заболотский В.С., 2005; Тарасовська Е.В., 2007; Чиссов В.И. и соавт. (ред.), 2008). Первый пик подъема заболеваемости приходится на возраст 30–40 лет, в дальнейшем отмечается ежегодный прирост этого показателя. Следует отметить, что у женщин в возрасте 40–44 лет смертность от рака молочной железы опережает все другие причины (Моисеенко В.М., Семиглазов В.Ф., 1997; Bevers T.B. et al., 2006). При этом диагностическая ценность РМГ-скрининга в молодом возрасте ниже, что связано с доминированием железистой ткани, обусловливающим значительные трудности дифференциальной диагностики рака молочной железы с диффузными и многоочаговыми поражениями молочной железы другой этиологии.
Развитие атипических изменений является многостадийным процессом, большая часть которого приходится на доклиническую стадию. Что касается новообразований молочной железы, то этот процесс может начинаться еще в пубертатный период, причем начальные изменения еще не могут быть выявлены с помощью РМГ (Bland K.I. et al., 1999; Маркель А.Л., Вайнер Б.Г., 2005; Аксель Е.М., 2006). Развитие опухолевого узла с диаметром ≤1см может продолжаться 3–10 лет (Diakides N.A., Bronzino J.D. (Eds), 2006; Шихман С.М. и соавт., 2007). Диагностировать начальные структурные изменения в тканях, предшествующие злокачественной опухоли, часто весьма затруднительно. Следует также отметить, что в 20% случаев рак молочной железы характеризуется повышенной агрессией и бурным ростом, особенно в молодом возрасте. Поэтому проводимый 1–2 раза в год классический скрининг может запаздывать и не всегда гарантирует своевременное выявление болезни (Моисеенко В.М., Семиглазов В.Ф., 1997; Розенфельд Л.Г., Колотилов Н.Н., 2001; Olsen O., Gøtzsche P.C., 2001; Летягин В.П. и соавт., 2006).
В настоящее время основными методами диагностики рака молочной железы являются: клиническое обследование, включающее осмотр, пальпацию молочной железы; ультразвуковое исследование (УЗИ), в том числе эластография; РМГ; магнитно-резонансная томография (МРТ); тонкоигольная пункционная аспирационная биопсия (ТАПБ) образования с последующим цитологическим исследованием; трепанобиопсия с последующим гистологическим исследованием. Однако перечисленные методы диагностики не всегда позволяют выявить начальную стадию заболевания. Во многих странах сегодня термография все шире используется для ранней диагностики заболеваний молочных желез, оценивающей не столько структурные изменения, сколько процессы, протекающие в тканях организма (Head J.F., Elliot R.L., 1995; Olsen O., Gøtzsche P.C., 2001; Hildebrandt C. et al., 2010). Известно, что злокачественная опухоль может быстро развиваться и требует усиленного притока крови (Апанасевич В.И. и соавт., 2002; Маркель А.Л., Вайнер Б.Г., 2005; Шахмамедов Н.С., 2010). Этот приток обеспечивается за счет вовлечения и формирования новых множественных кровеносных сосудов, усиления кровотока, за счет чего и выявляется более интенсивное тепловое излучение (Фоменков А.Л., 1996; Новикова Е.Е., 1996; Успенський Д.А. та співавт., 2007). Это излучение улавливается в инфракрасном свете (Моисеенко В.М., Семиглазов В.Ф., 1997; Приходченко В.В., Приходченко О.В., 2005б; Ковальчук И.С. и соавт., 2013).
При проведении термографической диагностики молочных желез важно своевременно разграничить физиологические изменения от патологических, учитывать изменения гормонального фона и его влияние на термографическую картину, что достигается путем обследования на протяжении I и II фазы менструального цикла с целью исключения ложноположительного или ложноотрицательного результата.
Термографическая диагностика позволяет наблюдать за состоянием молочных желез под воздействием лекарственных препаратов для уточнения диагноза в сомнительных случаях.
Хотя термография является лишь дополнительным методом обследования молочной железы, тем не менее при выявлении опухоли термография нередко позволяет спрогнозировать доброкачественный или злокачественный характер выявленной патологии. Роль термографии состоит в раннем выявлении физиологических или патологических изменений в тканях молочной железы, а также в определении факторов риска развития патологического процесса (Маркель А.Л., Вайнер Б.Г., 2005; Приходченко О.В., 2005б; Иваницкий Г.Р., 2006; Ковальчук И.С. и соавт., 2013).
Объект и методы исследования
Исследования проводили с применением оборудования и по методике, описание которых подробно изложено в предыдущих работах (Розенфельд Л.Г. та співавт., 2006; Ковальчук И.С. и соавт., 2013). УЗИ и РМГ пациенты проходили в медицинских учреждениях Украины.
Результаты и их обсуждение
Тепловизионная симптоматика процессов с высоким риском озлокачествления включает следующие характеристики (Розенфельд Л.Г., Колотилов Н.Н., 2001; Olsen O., Gøtzsche P.C., 2001; Приходченко О.В., 2005б):
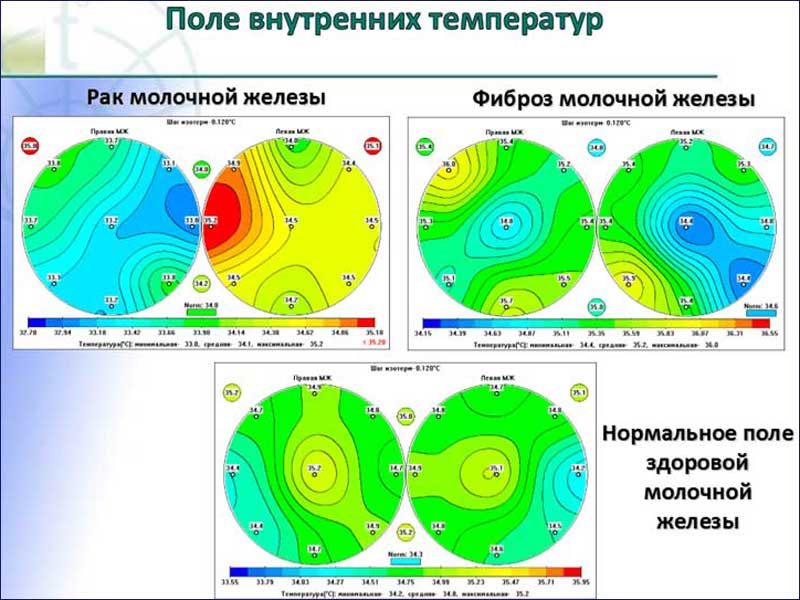
1. Изменение сосудистого рисунка, а также асимметрия контуров молочной железы.
2. Очаговая гипертермия в зоне возможной или визуализируемой опухоли.
3. Общая гипертермия пораженной молочной железы.
4. Гипертермия соска.
5. Визуализация изменений термографического рисунка молочных желез.
Рассмотрим термографическое представление каждого из этих факторов.
1. Изменение сосудистого рисунка, а также асимметрия контуров молочной железы
Отмеченный при термографии начальный процесс ангиогенеза (рис. 1) указывает на возможный рост опухоли и обусловливает необходимость проведения дополнительных обследований: УЗИ, РМГ, МРТ.
Радиотермометрия молочных желез
Ранняя диагностика рака молочной железы – стратегически важная задача современной медицины. Это обусловлено тем, что эта патология выходит на первое место среди причин смертности женского населения, в том числе в России.
Раннее выявление рака молочной железы, проводимое по общепринятой методике (пальпация, УЗИ, рентгеновская маммография, томография) через каждые 1-2 года, не позволяет гарантированно выявлять бурно растущие опухоли, которые в подавляющем большинстве приводят к раку. Поэтому возникла необходимость стандартный скрининг дополнить более информативными неинвазивными методами обследования.
Радиотермометрия – новый современный метод ранней диагностики злокачественных образований грудной и щитовидной желез.
Метод радиотермометрии абсолютно безопасен, так как при его использовании измеряют интенсивность собственного электромагнитного излучения тканей человека без проникновения через кожный покров. Интенсивность этого излучения прямо пропорциональна температуре тканей. Температурные аномалии наблюдаются там, где происходит усиленный рост раковых клеток.
Микроволновая радиотермометрия
Микроволновая радиотермометрия позволяет измерять не только температуру кожи, но и температуру тканей на глубине нескольких сантиметров.
Известно, что изменение температуры тканей предшествует структурным изменениям, которые обнаруживаются при общепринятых методах исследования молочной железы. Удельное тепловыделение в опухоли прямо пропорционально скорости ее роста: быстро растущие «горячие» опухоли хорошо видны на термограммах. Поэтому радиотермометрия успешно применяется для ранней диагностики заболеваний.
С помощью этого метода различают рак и узловую мастопатию, возрастные изменения молочной железы, которые не относятся к опухолевым заболеваниям.
Отличительная особенность микроволновой радиотермометрии – способность различать пролиферативные формы (пролиферация – разрастание ткани путем новообразования и разрастания клеток) мастопатии и фиброаденомы от мастопатии и фиброаденомы без пролиферации. Это позволяет выявлять пациентов, входящих в группу риска: у некоторых из них при определенных условиях может возникнуть рак молочной железы.
Специалисты ОН КЛИНИК напоминают, что «ранние опухоли», клинически проявившиеся и выявленные, с биологической точки зрения следует считать относительно «поздними».
Барышникова О.С. Диагностика и лечение заболеваний молочной железы.
В ОН КЛИНИК есть все необходимое для профилактики и ранней диагностики опухолей молочной железы у женщин любого возраста!
Какой метод диагностики рака молочной железы наиболее точный?
1. Какие методы диагностики рака
молочной железы существуют?
2. Самодиагностика молочных желез
3. Маммография молочной железы
4. УЗИ молочных железы
5. Термография молочной железы
6. Томография молочной железы
7. Новые и экспериментальные методы
диагностики
8. Куда обратиться за диагностикой
опухоли груди?
Благодаря современному подходу к онкологии, сфокусированному на обнаружении заболевания на ранних стадиях, в западных странах удалось снизить смертность от рака молочной железы на 15%. Страны восточной Европы отстают в этой статистике. Одной из основных причин является то, что заболевание реже обнаруживают на ранних стадиях, когда оно хорошо поддается лечению. Это не в последнюю очередь связано с устарелым оборудованием, преимущественно используемым в государственных клиниках.
Современные женщины все чаще начинают с молодости серьезнее относиться к своему здоровью. Но остается вопрос – методов диагностики много, какой из них – наиболее точный? Мы поможем вам разобраться в этой статье.
Какие методы диагностики рака молочной железы существуют?
К основным методам, которые применяют врачи для диагностики опухолей молочной железы, относятся:
Маммография с контрастным усилением (CEM);
Cцинтимаммография;
Позитронно-эмиссионная маммография (ПЭM);
Эластография.
Методы не являются взаимно заменяемыми и используются в различных условиях – в зависимости от группы риска пациентки, плотности тканей груди, результатов других исследований и прочих факторов. Во многих случаях этапе визуализации возможно определить, если новообразование не несет угрозы. 90% опухолей, обнаруженных в груди, не являются раком.
В противном случае, если снимки указывают на признаки злокачественного процесса, врачи назначают биопсию. Это – медицинская процедура, когда при помощи иголки берется небольшой образец тканей опухоли и анализируется в лаборатории. Это – единственный способ подтвердить диагноз “рак”.
Обнаруженный на ранней стадии рак молочной железы легче поддается успешному лечению. Согласно ВОЗ, Американскому Обществу Онкологов и прочим организациям, регулярное прохождение скрининговых исследований – самый надежный способ выявить рак молочной железы на ранней стадии. Такие пациентки реже нуждаются в агрессивном лечении, как операция по удалению молочной железы и химиотерапия, и чаще достигают полной ремиссии.
Существуют международные руководства, которые определяют, как часто женщинам следует проходить диагностику груди. Они учитывают два главных фактора: возраст и наличие генетического риска. К последнему относится наличие родственниц, перенесших рак, присутствие мутации BRCA, или перенесенное воздействие высоких доз радиации.
| Женщины 40-44 лет со средним риском | Женщины 45-54 лет со средним риском | Женщины 55+ лет со средним риском | Женщины 30+ лет с высоким риском |
|---|---|---|---|
| В зависимости от рекомендаций врача начать проходить ежегодный чек-ап | Проходить ежегодный чек-ап | В зависимости от рекомендаций врача, продолжать проходить чек-ап каждых 1-2 года | Каждый год проходить углубленный чек-ап для женщин, входящих в группу риска |
Записаться на скрининг груди
Оставьте заявку на сайте, и мы поможем вам подобрать выгодный пакет ежегодного обследования груди в сертифицированной на высшем уровне клинике.
Метод 1. Самодиагностика молочных желез
Один из наиболее популярных и легкодоступных методов проверки молочных желез – это самоосмотр. Его рекомендуют проводить его каждый месяц.
Однако, Американская Ассоциация Онкологов с 2019 года не рекомендует этот метод диагностики женщинам, которые не входят в группу повышенного риска. Проанализировав данные из нескольких стран, они выявили, что самоосмотр не помогает чаще выявить рак молочной железы.
В то же время, для женщин с более высоким риском развития рака груди самоосмотр может оставаться полезной привычкой, если его сочетать с регулярным осмотром маммолога и визуаляционной диагностикой.
Чтобы самостоятельно проверить свою грудь, следуйте такими шагами:
В самодиагностике молочных желез в первую очередь важно обращать внимание на любые изменения. При наличии необычных симптомов следует обратиться врачу. Не стоить паниковать, ведь в большинстве случаев обнаруженные уплотнения оказываются доброкачественными.
Метод 2. Маммография молочной железы
Всемирная Организация Здравоохранения рекомендует использовать маммографию как основной метод скрининга на предмет рака молочной железы женщинам, которые не находятся в группе повышенного риска развития онкологии.
Маммография молочной железы – это метод поиска уплотнений ткани с использованием низких доз радиации. Маммография успешно диагностирует рак груди в 78% женщин до 50 лет и 83% пациенток старше 50-ти. Метод не может показать, является ли аномальная зона раком или нет; поэтому после него нужно провести дополнительные обследования. Среди каждых 1,000 женщин, которые проходят ежегодную маммографию, только у 2-4 выявляют онкологию.
Доза радиации, которая выделяется при маммографии, небольшая и несет опасности человеку. В среднем, современный маммограф излучает около 0,4 мЗв за один осмотр. Для сравнения, среднестатистический человек за год получает 3 мЗв без любого риска здоровью.
Иногда женщин после маммографии могут пригласить на повторный осмотр. Это не означает, что врачи выявили рак. Повторный вызов после скрининговой маммографии – довольно распространенное явление. Часто это означает, что необходимо сделать дополнительные рентгеновские снимки или ультразвуковое исследование, чтобы более детально изучить проблемную область. У 9 из 10 пациенток, которых приглашают на второй осмотр, не выявляют следов рака.
Среди проблем, связанных с маммографией – это ложно негативные и ложно позитивные результаты. Ложно негативный тест не выявляет опухоль, даже если она присутствует. Такая ситуация чаще встречается среди женщин с более плотной тканью молочной железы. В опытных онкоцентрах этот фактор учитывается во время диагностики, и прежде чем назначать биопсию, пациенток перенаправляют на УЗИ молочной железы.
Ложно позитивная маммография указывает на рак, когда его на самом деле нет. Чаще всего онкологи ошибочно принимают за онкологию протоковую карциному in situ или доброкачественные опухоли. Это может привести к назначению ненужного лечения. Однако, ложно позитивные диагнозы встречаются только в 1-10% случаев. Более часто неверный диагноз ставят:
Женщинам, которые входят в группу повышенного риска;
Принимающим эстроген (например, в оральных контрацептивах).
Чтобы снизить риск ошибочного диагноза, следует обращаться в клиники, специализирующиеся на лечении рака груди. Опытные радиологи, работающие в таких центрах, более точны в интерпретации снимков.
В некоторых иностранных клиниках вместо стандартной маммографии применяется цифровой томосинтез молочной железы, также известный как 3D маммография. Этот метод снижает вероятность повторного обращения за повторным обследованием и показан женщинам с более плотной грудью. Точность томосинтеза составляет 97,7%.
Чтобы узнать, в каких иностранных клиниках доступна 3D маммография, напишите нашим врачам-координаторам. Мы поможем вам подобрать клинику и организуем диагностику в удобное для вас время.
Рекомендации женщинам, которые проходят ежегодную маммографию:
Если у вы проходили увеличение груди, уточните в клинике, имеют ли они опыт проведения маммографии с имплантами. Вам понадобиться сделать на 4 снимка более, чем обычно. Это называется “снимками со смещением имплантата”.
Если есть вероятность того, что вы беременны, сообщите об этом рентгенологу. Хотя риск для плода очень мал, и маммография в целом считается безопасной во время беременности, процедуру обычно переносят на период после родов.
ЗАПИСЬ НА МАММОГРАФИЮ
Оставьте заявку на нашем сайте, и наш координатор свяжется с вами в ближайшее время по оставленному номеру телефона. Мы поможем вам подобрать клинику и врача, организовать поездку, оформить документы, найтит переводчика и решить прочие организационные вопросы.
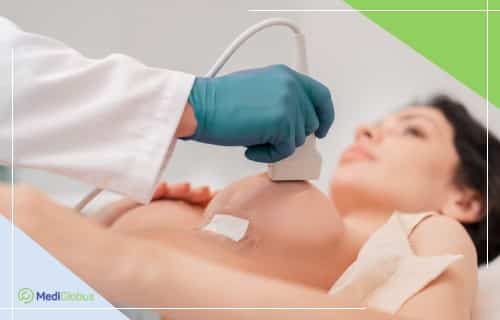
Метод 3. УЗИ молочных железы
Ультразвуковое обследование применяется для диагностики новообразований груди у женщин с плотной тканью. Метод также используется, если есть необходимость проверить аномальный участок, плохо видимый на маммограмме.
Ультразвук полезен тем, что с его помощью часто можно отличить наполненные жидкостью кисты от твердых образований, которые могут потребовать дополнительного обследования.
УЗИ также применяется при проведении биопсии для того, чтобы направить иглу к опухоли или увеличенным лимфоузлам.
К современным альтернативам УЗИ молочной железы относится
автоматизированное ультразвуковое исследование молочных желез (ABUS). Этот метод использует гораздо больший датчик для получения сотен изображений, охватывающих почти всю молочную железу. Технология одобрена FDA для проведения скрининга женщин с плотной грудью. В сравнении с обычным УЗИ, точность которого составляет 91,4%, ABUS позволяет поставить правильный диагноз в 97,1% случаев.
Метод 4. Термография молочной железы
Многие сайты рекомендуют термографию как безопасную и эффективную альтернативу маммографии в диагностике рака молочной железы. Это – неинвазивный метод исследования структуры тепла и кровотока на поверхности тела с помощью инфракрасной камеры.
Хотя термография не несет вреда организму сама по себе, использовать ее во время скрининга ошибочно. В 2019 году американская организация FDA, которая является одним из наиболее авторитетных источников в мире по контролю безопасности медицинских стандартов, издала предупреждение об использовании термографии для скрининга молочной железы. На основе анализа больших массивов данных они выявили, что термография не способна выявить ранние стадии рака молочной железы или других заболеваний, даже в сочетании с прочими методами. Женщины, прибегающие к этому методу диагностики вместо маммографии или УЗИ, рискуют пропустить заболевание на уязвимой стадии. Реклама этого метода в США считается распространением недостоверной информации и наказуема законом.
Метод 6. МРТ молочной железы
Магнитно-резонансная томография (МРТ) молочной железы использует радиоволны и сильные магниты для получения детальных снимков внутренней поверхности молочной железы.
Томография молочной железы вместе с маммографией рекомендуется FDA для скрининга женщин старше 30 лет с повышенным риском развития рака груди.
Метод не используют при скрининге большинства пациенток, так как при нем существует повышенный риск обнаружения ложно позитивных образований и назначения ненужных биопсий.
Томография молочных желез также требует специального оборудования, которое доступно не во всех больницах. Аппарат также используется при биопсии груди под контролем МРТ.
Процедура обследования безболезненная и обычно занимает 45-60 минут. Снимки обрабатываются быстро и пациент может получить заключение в течении 1-2 часов после обследования.
Метод 7. Молекулярная визуализация молочной железы
Молекулярная визуализация молочной железы (MBI), также известная как сцинтимаммография или специфическая гамма-визуализация молочной железы (BSGI), – это вид исследования груди с помощью ядерной медицины. В кровь вводится радиоактивное вещество, перемещение которого можно отслеживать с помощью специальной камеры. Накопление контрастного вещества обычно указывает на очаг онкологического процесса. Результаты показательны как для пациенток со средней плотностью груди, так и с высокой. Этот тест назначается, когда врач обнаруживает аномалию на стандартной маммограмме. Метод также используется для определения стадии уже диагностированного рака. Сцинтимаммография не применяется для стандартного ежегодного скрининга.
Метод 8. Позитронно-эмиссионная маммография (ПЭМ)
Позитронно-эмиссионная маммография (ПЭМ) – это метод визуализации молочной железы, по принципу работы похожий на ПЭТ-сканирование. Для обнаружения раковых клеток в кровь вводится небольшое количество радиоактивного сахара, перемещение и накопление которого отслеживается на аппарате. Через несколько часов после теста контраст полностью выводится из организма вместе с мочой.
ПЭМ-сканирование помогает обнаружить небольшие скопления раковых клеток в молочной железе. Основная цель применения ПЭМ-тестирования – определения стадии рака у женщин с диагностированной онкологией. Точность метода составляет 70-97%.
Метод 9. CESM
Спектральная маммография с контрастным усилением (CEM/CESM) – это современный метод, который в ближайшее время может прийти на смену МРТ. Он использует йод-содержащий краситель, который вводится в вену за несколько минут до проведения двух наборов маммограмм с использованием различных уровней энергии. Контраст помогает рентгеновским лучам показать любые аномальные области в груди. Этот тест можно использовать для того, чтобы лучше рассмотреть участки, которые выглядят аномальными на стандартной маммограмме, или для того, чтобы помочь оценить размер опухоли у женщин с раком. CEM проводится быстрее и стоит дешевле, чем МРТ.
Метод 10. Эласторафия
Эластография – это еще один новый метод ранней диагностики рака молочной железы. В его основе лежит ультразвуковое обследование сдавленной ткани груди. Тест позволяет отличить доброкачественные новообразования (кисты) от раковых. Последние отображаются на снимке как более плотные и жесткие участки. Некоторые клинические исследования показывают, что его эффективность сравнима или выше стандартного УЗИ.
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ
Кроме качества аппаратуры, большую роль в правильности постановки диагноза играет опыт онколога. MediGlobus может подсказать наиболее профессиональных специалистов по лечению рака груди, которые могут провести очные и онлайн консультации для уточнения диагноза и рекомендаций к лечению. Чтобы получить мнение иностранного врача, оставьте заявку у нас на сайте.
Куда обратиться для скрининга груди?
Наиболее подходящие медучреждения, чтобы пройти качественную проверку груди – это многопрофильные клиники с сильными отделениями онкологии. Ежегодно к ним обращается большое количество пациентов с различными заболеваниями, благодаря чему диагносты имеют большой опыт в отличии злокачественных опухолей от доброкачественных.
Также следует обратить внимание на больницы, работающие в тесном сотрудничестве с университетами. В них часто работают высокопрофильные специалисты и есть доступ к передовому оборудованию.
Среди ведущих медучреждений, которые могут рекомендовать специалисты MediGlobus: