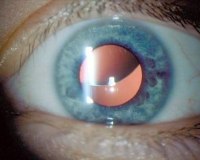
Вывих хрусталика
Рубрика МКБ-10: H27.1
Содержание
Определение и общие сведения [ править ]
Классификация врождённых эктопий хрусталика на основании данных УБМ (Ультразвуковая биомикроскопия) (Шиловских О.В., 2006)
• I степень: хрусталик чаще нормальных размеров, его экватор виден при мидриазе 6-8 мм. Волокна цинновой связки сохранены, иридофакоденез отсутствует. Передняя пограничная мембрана СТ и иридоцилиарная зона сохранены.
• II степень: микросферофакия, экватор хрусталика виден в зрачке диаметром 3,5 мм. Волокна цинновой связки перерастянуты, иридофакоденез отсутствует. Передняя пограничная мембрана СТ сохранена, отмечают умеренную гипоплазию иридоцилиарной зоны.
• III степень: микросферофакия, экватор хрусталика виден в зрачке диаметром 3,5 мм. Волокна цинновой связки частично разрушены, выраженный иридофакоденез. Передняя пограничная мембрана СТ сохранена (ША степень) или разрушена (ШБ степень), отмечают выраженную гипоплазию иридоцилиарной зоны.
• IVА степень: полный вывих хрусталика с остаточной фиксацией. Хрусталик не виден в просвете зрачка. Иридоденез. Передняя пограничная мембрана СТ разрушена, часто отмечают гипоплазию иридоцилиарной зоны.
• IVБ степень: полный вывих хрусталика без остаточной фиксации в СТ или переднюю камеру. Иридоденез. Передняя пограничная мембрана СТ разрушена, часто отмечают гипоплазию иридоцилиарной зоны.
Данная классификация позволяет выбрать эффективную и малотравматичную тактику хирургического лечения врождённых эктопий хрусталика и способ фиксации ИОЛ.
Этиология и патогенез [ править ]
Причины несостоятельности связочного аппарата хрусталика, которые приводят к его смещению, бывают врождёнными и приобретёнными.
Довольно часто ушибы сопровождаются подвывихом или вывихом хрусталика. При подвывихе хрусталика передняя камера становится неравномерной, отмечают иридодонез (дрожание радужки).
Сразу или через некоторое время после травмы развивается травматическая катаракта. Помутнения чаще располагаются под задней капсулой и имеют вид «розетки». У детей дошкольного возраста помутнения могут носить локальный, стационарный характер, а иногда при консервативном лечении рассасываются. При повреждении капсулы хрусталика в переднюю камеру выпадают набухающие катарактные массы, которые могут вызвать факогенный иридоциклит и повышение ВГД.
Клинические проявления [ править ]
Подвывих хрусталика у детей в первые дни после контузии, иридодонез и другие симптомы подвывиха бывают следствием дислокации хрусталика в результате растяжения цинновых связок, а не их разрыва. Подтверждением служит часто наступающее через разные сроки исчезновение всех симптомов подвывиха (Ковалевский Е.И., 1980). При вывихе хрусталика в стекловидное тело отмечают углубление передней камеры, иридодонез, появление гиперметропии и невозможность ее коррекции. При выпадении хрусталика в переднюю камеру появляются боль, раздражение глаза, возможны появление иридоциклита и повышение ВГД.
Вывих хрусталика: Диагностика [ править ]
При исследовании методом проходящего света можно видеть край подвывихнутого хрусталика в виде дугообразной полосы. Иногда бывают жалобы больных на монокулярную диплопию.
Дифференциальный диагноз [ править ]
Вывих хрусталика: Лечение [ править ]
При подвывихе хрусталика показано оперативное вмешательство. Экстракцию катаракты в стационаре срочно проводят при набухании хрусталика, контакте хрусталика с роговицей, вывихе хрусталика в переднюю камеру.
Эктопия хрусталика
Эктопия хрусталика — это смещение хрусталика относительно его физиологического положения, которое развивается как врожденное состояние или является результатом травм, офтальмологических болезней. Патология проявляется ухудшением остроты зрения, двоением предметов, болями в области пораженного глаза. Возможны головная боль, кровоизлияния в конъюнктиву, воспаления глубоких структур глаза. Диагностика требует проведения биомикроскопии, гониоскопии, визометрии и других специальных офтальмологических исследований. Лечение эктопии хирургическое: удаление дислоцированного хрусталика с последующим протезированием.
МКБ-10
Общие сведения
Эктопия хрусталика — редкое заболевание, которое встречается с частотой около 7—10 случаев на 100 тыс. населения. Болезнь не имеет половых различий, может развиваться у больных любого возраста, чаще диагностируется у детей и молодых людей. Эктопия имеет важное значение для практической офтальмологии, поскольку без лечения заболевание вызывает необратимое снижение зрения на пораженном глазу, ухудшает качество жизни, в некоторых случаях заканчивается инвалидностью.
Причины
Эктопия хрусталика, которая выявляется в детском возрасте, чаще всего возникает под влиянием болезней соединительной ткани и обмена веществ. Патология у взрослых развивается при поражениях связочного системы хрусталика, вследствие травм глаза. Все причины, которые провоцируют аномалию структур глазных яблок, можно подразделить на следующие категории:
Патогенез
В норме хрусталик представляет собой двояковыпуклую линзу, которая является важной частью светопреломляющей и светопроводящей системы глаза. Орган имеет слоистую структуру, со всех сторон окружен внутриглазной жидкостью, из которой получает питательные вещества. Он фиксируется к глазному яблоку с помощью ресничного пояска — круговой поддерживающей связки ресничного тела. Она отходит от эпителия цилиарных отростков и вплетается в капсулу биолинзы.
Эктопия происходит при различных типах повреждения цинновой связки. При врожденном характере заболевания патологический процесс начинается в периоде внутриутробного развития: формируются неправильные по структуре соединительнотканные волокна, которые не могут удерживать орган в нормальном положении. В основе приобретенных форм поражения лежит механическое или дегенеративное поражение связочного аппарата.
Классификация
Практические офтальмологи используют разные подходы к систематизации патологии, однако среди российский врачей наиболее популярна классификация эктопии Н.П. Паштаева (1986):
Зарубежные авторы предлагают собственные варианты систематизации дислокации хрусталика. М. Вэйсвол и Н. Касахара (2009) различают 4 класса эктопии. Первый класс является прогностически благоприятным, соответствует начальной степени подвывиха. При втором классе хрусталик заполняет зрачок на 2/3, при третьем — на 1/3, а при четвертом — вовсе отсутствует в зрачке. На основании этой классификации в 2013 году А. Чандра и соавторы предложили расширенный вариант, учитывающий направление и характер смещения оптического центра хрусталика.
Симптомы эктопии хрусталика
При врожденной форме патологии родители и врач-неонатолог при осмотре ребенка замечают помутнение глаза, который при этом может приобретать грязно-белый оттенок. В дальнейшем у такого пациента наблюдается сниженная острота зрения либо полная слепота поврежденного глаза. Клиническая картина дополняется симптомами основного заболевания: астеническим телосложением и гипермобильностью суставов при синдроме Марфана, деформациями лица и артропатией при синдроме Стиклера и т.д.
Приобретенные вывихи хрусталика отличаются более явной и разнообразной симптоматикой. При травматической эктопии ощущается тупая боль в поврежденном глазном яблоке, которая сочетается с нечеткостью зрения, кровоизлияниями в конъюнктивальную оболочку, также возможны гематомы вокруг орбиты. Нередко беспокоят головные боли, более выраженные на стороне поражения. При эктопии на фоне глазных болезней особенности симптоматики определяются основной патологией.
Характерным проявлением любой формы эктопии считается внезапное ухудшение зрения в комбинации с двоящимися предметами (диплопией). Для дислоцированного хрусталика типично сохранение диплопии даже при закрытии одного глаза. Кроме того, больные отмечают дискомфорт и чувство инородного тела в глазу, покраснение конъюнктивы, а при пристальном рассматривании глаз зеркале можно увидеть дрожащую радужку.
Осложнения
Эктопия сопровождается прогрессирующей потерей зрения, которая со временем приводит к слепоте. Если связочный аппарат полностью разрушен, хрусталик может свободно перемещаться в стекловидном теле, что чревато воспалительными процессами (витритами), вторичной глаукомой, кровоизлияниями и отслойкой сетчатки глаза. Риск осложнений прямо пропорционален времени до начала лечения эктопии, что обуславливает важность ранней диагностики и подбора оптимальной тактики коррекции.
Диагностика
При физикальном обследовании пациента отмечается дрожание радужки, помутнение зрачка, возможно уменьшение глубины передней глазной камеры. Во время общего осмотра необходимо обратить снимание на состояние кожи и суставов, строение скелета, что помогает заподозрить врожденные соединительнотканные заболевания. Для оценки степени эктопии, выяснения ее первопричины проводятся следующие методы диагностики:
Лечение эктопии хрусталика
Консервативные методы не имеют значимого эффекта при эктопии и применяется только для терапии сопутствующих болезней глаз, если это необходимо. Основу лечения составляет офтальмохирургический метод — удаление смещенной биолинзы, восстановление нормальной анатомии глазного яблока, протезирование. В современной офтальмологии используется несколько методик коррекции эктопии:
При начальных этапах подвывиха хрусталика и в послеоперационном периоде после замены органа искусственной линзой пациентам требуется оптическая коррекция. Для достижения четкого бинокулярного зрения выдается индивидуальный рецепт на очки. Также больные регулярно находятся под наблюдением врача, чтобы следить за сохранностью зрительной функции, положением природного или искусственного хрусталика.
Прогноз и профилактика
При раннем проведении офтальмохирургической операции и рациональном подборе метода оптической коррекции при эктопии удается полностью сохранить зрение. Прогностически неблагоприятным считается полный вывих, который сопровождается механическими или воспалительными поражениями составных элементов глазного яблока. Профилактика эктопии заключается в предупреждении травм и заболеваний глаз.
Катаракта
Общая информация
Краткое описание
Катаракта – любые врожденные или приобретенные помутнения капсулы или вещества хрусталика, сопровождающиеся ухудшением его оптических свойств [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| H25 | Старческая катаракта |
| H26 | Другие катаракты |
| H28.0 | Диабетическая катаракта |
| Q12.0 | Врожденная катаракта |
| H 26.1 | Травматические и посттравматические катаракты |
| H 27.1 | Сублюксация хрусталика |
| Н 27.1 | Люксация хрусталика |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2017 г.)
Сокращения, используемые в протоколе:
| ИОЛ | – | интраокулярная линза |
| ОСТ | – | оптическая компьютерная томография |
| УБМ | – | ультразвуковая биомикроскопия |
| ЭФИ | – | электрофизиологическое исследование |
Пользователи протокола: офтальмологи, врач общей практики, педиатры, врачи скорой помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
По времени возникновения:
По локализации:
· ядерная;
· кортикальная;
· зонулярная;
· субкапсулярная;
· капсулярная (передняя, задняя);
· полная.
По стадии (возрастная катаракта):
· начальная;
· незрелая;
· зрелая;
· перезрелая (морганиева) [2].
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы и анамнез
· безболезненное прогрессирующее снижение корригированной и некорригированной остроты зрения,
· пелена перед глазами,
· искажение формы предметов,
· изменение рефракции,
· ухудшение цветовосприятия,
· нарушение глубинного восприятия, бинокулярного зрения [3,4].
· при набухающей катаракте наличие острых сильных болей в глазу, с иррадиацией в соответствующую половину головы.
Физикальное обследование: нет.
Лабораторные исследования: нет.
Показания для консультации специалистов:
при наличии общей патологии необходимо заключение соответствующего узкого специалиста об отсутствии противопоказаний к хирургическому лечению. В обязательном порядке заключение отоларинголога и стоматолога на предмет отсутствия хронических очагов инфекции.
Диагностический алгоритм при катаракте:
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Бринзоламид (Brinzolamide) |
| Бромфенак (Bromfenac) |
| Гиалуронат натрия (Sodium hyaluronate) |
| Гипромеллоза (Hypromellose) |
| Дексаметазон (Dexamethasone) |
| Декспантенол (Dexpanthenol) |
| Декстран (Dextran) |
| Диклофенак (Diclofenac) |
| Дорзоламид (Dorzolamide) |
| Левофлоксацин (Levofloxacin) |
| Лидокаин (Lidocaine) |
| Моксифлоксацин (Moxifloxacin) |
| Непафенак (Nepafenac) |
| Оксибупрокаин (Oxybuprocaine) |
| Офлоксацин (Ofloxacin) |
| Проксиметакаин (Proxymetacaine) |
| Сульфацетамид (Sulfacetamide) |
| Тимолол (Timolol) |
| Тобрамицин (Tobramycin) |
| Тропикамид (Tropikamid) |
| Фенилэфрин (Phenylephrine) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения зависит от степени помутнения хрусталика. При незначительном снижении зрения и начальных помутнениях возможно наблюдение в динамике с проведением медикаментозного лечения с целью замедления прогрессирования катаракты. При наличии показаний к хирургическому лечению, направление в дневной стационар или круглосуточный стационар.
Немедикаментозное лечение:
Режим – III Б.
Диета – стол №15 (при отсутствии сопутствующих заболеваний), соответствующая коррекция аметропии.
Медикаментозное лечение: на амбулаторном уровне проводится при начальных стадиях катаракты с целью уменьшения ее прогрессирования, с назначением препаратов, стимулирующих обменные процессы. А также, с целью фармакологического сопровождения послеоперационного периода с назначением противовоспалительных и антибактериальных препаратов.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Глюкокортикоиды для местного применения в офтальмологии | Дексаметазон капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | В |
| Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Левофлоксацин капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | В |
| М-холинолитик | Тропикамид капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | С |
| Глюкокортикоиды для системного применения | Дексаметазон | Субконъюнктивальные | В |
| Местноанестезирующее средство | Проксиметакаин капли глазные | Инстиляции в конъюнктивальную полость | В |
| Лекарственная группа | Международное непатентованное наименование ЛС | Показания | Уровень доказательности |
| Глюкокортикоиды для системного применения | Дексаметазон | Субконъюнктивальные и парабульбарные инъекции | В |
| Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Бромфенак капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | С |
| Противомикробное бактериостатическое средство, сульфаниламид | Сульфацетамид капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | В |
| Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Моксифлоксацин капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | В |
| Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Офлоксацин капли глазные | Инстилляции в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней | В |
| Средство для местного применения в офтальмологии | Оксибупрокаин глазные | Инстилляции в конъюнктивальный мешок | В |
Хирургическое вмешательство:
· факоэмульсификация катаракты с или без имплантации ИОЛ.
· фемтолазерная экстракция катаракты с имплантацией интраокулярной линзы (ФЛЭК с имплантацией ИОЛ)
· туннельная экстракапсулярная экстракция катаракты с или без имплантации ИОЛ
Показания:
· наличие помутнений хрусталика
Противопоказания:
· наличие в анамнезе абсолютных противопоказаний по соматическому состоянию, наличие сублюксации 3-4 степени и люксации хрусталика.
Дальнейшее ведение
· в течение от 2 недель до 1 месяца после операции инстилляция антибактериальных и противовоспалительных препаратов;
· при необходимости подбор очковой коррекции;
· при наличии мониторинг сопутствующего заболевания.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Лечение при катаракте
· ФЭК+ИОЛ
· Фемтолазерная экстракция катаракты с имплантацией интраокулярной линзы (ФЛЭК с имплантацией ИОЛ)
· Туннельная экстракапсулярная экстракция катаракты с или без имплантации ИОЛ

· Факоэмульсификация катаракты с имплантацией ВКК и ИОЛ
· Факоэмульсификация катаракты с или без имплантации ИОЛ с рансклеральной фиксацией
· Фемтолазерная экстракция катаракты с имплантацией интраокулярной линзы (ФЛЭК с имплантацией ИОЛ) +ВКК
· Туннельная экстракапсулярная экстракция катаракты с или без имплантации ИОЛ с трансклеральной фиксацией
· Интракапсулярная экстракция катаракты с передней витрэктомией + имплантация ИОЛ с трансклеральной фиксацией
Немедикаментозное лечение:
Режим 4;
Диета: с учетом наличия или отсутствия сопутствующих заболеваний;
соответствующая коррекция аметропии.
Медикаментозное лечение: В послеоперационном периоде проводится фармакологическое сопровождение с назначением антибактериальной и противовоспалительной терапии. При высоком внутриглазном давлении назначаются дегидратационная и местная гипотензивная терапия.
· Предоперационная подготовка
· Перечень основных лекарственных средств (имеющих 100% вероятность применения)
· Перечень дополнительных лекарственных средств (менее 100% вероятность применения)
· факоэмульсификация катаракты с или без имплантации ИОЛ;
· фемтолазерная экстракция катаракты с имплантацией интраокулярной линзы (ФЛЭК с имплантацией ИОЛ);
· факоэмульсификация катаракты с имплантацией ВКК и ИОЛ;
· факоэмульсификация катаракты с или без имплантации ИОЛ с трансклеральной фиксацией;
· туннельная экстракапсулярная экстракция катаракты с или без имплантации ИОЛ;
· туннельная экстракапсулярная экстракция катаракты с или без имплантации ИОЛ с трансклеральной фиксацией;
· экстракапсулярная экстракция катаракты с или без имплантации ИОЛ;
· интракапсулярная экстракция катаракты с передней витрэктомией + имплантация ИОЛ с трансклеральной фиксацией.
Дальнейшее ведение:
· амбулаторное наблюдение у офтальмолога в сроки 10 дней, 1, 3, 6, 12 месяцев со дня операции;
· инстилляция антибактериальных и противовоспалительных препаратов в течение от 2 недель до 1 месяца после операции;
· при необходимости подбор очковой коррекции в сроки от 3 месяцев со дня операции;
· при наличии сопутствующего заболевания регулярный мониторинг последнего.
Индикаторы эффективности лечения:
· отсутствие воспалительной реакции глаза в раннем послеоперационном периоде;
· нахождение ИОЛ при ее имплантации в капсульном мешке, в сулькусе или в передней/задней камере в зависимости от выбранной модели ИОЛ;
· восстановление прозрачности оптических сред глаза в результате удаления катаракты.
Улучшение зрительных функций, в результате хирургического лечения катаракты характеризуется:
· улучшение корригированной остроты зрения;
· улучшение некоррегированной остроты зрения и уменьшением зависимости от очков;
· улучшение способности читать и работать вблизи;
· улучшение чувствительности к слепящим засветам;
· улучшение глубинного восприятия и бинокулярного зрения, устранением анизометропии и наличием хорошей функциональной остроты зрения на обоих глазах;
· улучшением цветовосприятия.
Улучшение физических возможностей, в результате хирургического лечения катаракты характеризуются:
· повышением способности осуществлять повседневную деятельность;
· повышением способности сохранить или возобновить трудовую деятельность;
· повышением мобильности (ходьба, вождение).
Улучшение психического здоровья и эмоционального благополучия, как результат хирургического лечения может быть охарактеризовано:
· улучшением самооценки самостоятельности;
· улучшением способности избегать травм;
· увеличением социальных контактов и способности участвовать в социальных мероприятиях;
· освобождением от страха слепоты;
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации
(уровень дневного стационара, кроме случаев, подлежащих лечению по ВТМУ):
· снижение зрительных функций, которое больше не удовлетворяет потребностям пациента и оперативное вмешательство подразумевает разумную вероятность улучшения зрения;
· наличие клинически значимой анизометропии при наличии катаракты;
· помутнения хрусталика, затрудняющие оптимальную диагностику и лечение патологии заднего отрезка глаза;
· факогенные увеиты или вторичная глаукома (факолизис, факоанафилаксия);
· хрусталик способствует закрытию угла передней камеры (факоморфический);
· сублюксация хрусталика с элементами катаракты и/или с офтальмогипертензией.
Показания для экстренной госпитализации (уровень дневного стационара, кроме случаев, подлежащих лечению по ВТМУ):
· набухающая катаракта.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1) Булгакова Альмира Абдулхаковна – кандидат медицинских наук, врач высшей категории АО «Казахский научно-исследовательский институт глазных болезней».
2) Тулетова Айгерим Серикбаевна – кандидат медицинских наук, врач высшей категории, директор АО «Казахский научно-исследовательский институт глазных болезней» филиал г. Астана.
3) Жакыбеков Руслан Адилович – кандидат медицинских наук, врач высшей категории АО «Казахский научно-исследовательский институт глазных болезней» филиал г. Астана.
4) Урих Константин Александрович – кандидат медицинских наук, врач высшей категории РОО «Казахстанское общество офтальмологов».
5) Байгабулов Марат Жандарбекович – врач высшей категории АО «Казахский научно-исследовательский институт глазных болезней».
6) Смагулова Газиза Ажмагиевна – кандидат медицинских наук, доцент, заведующая кафедрой пропедевтики внутренних болезней и клинической фармакологии РГП на ПХВ «Западно-Казахстанский государственный медицинский университет им. М. Оспанова» – клинический фармаколог
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Утельбаева Зауре Турсуновна – доктор медицинских наук, профессор кафедры офтальмологии РГП на ПХВ «Казахский Национальный медицинский университет им. С.Д. Асфендиярова».
Условия пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.