Какую операцию делают при стенокардии
Хирургические методы лечения нестабильной стенокардии получили достаточно широкое распространение в кардиологической практике. Имеющийся опыт аортокоронарного шунтирования при нестабильной стенокардии показал, что риск его экстренного выполнения на высоте нестабильности (развитие острого инфаркта миокарда, острой сердечной недостаточности, летальность) отчетливо выше, чем проведение операции после стабилизации состояния больного с помощью медикаментозной терапии. Аортокоронарное шунтирование выполняется экстренно, если приступы стенокардии покоя на протяжении 48 часов не изменяют своей интенсивности или сохраняются опасные нарушения ритма. Операции предшествует срочная коронарография. Операция показана при многососудистом поражении, а также поражении ствола левой коронарной артерии.
Итоги кооперативных исследований свидетельствуют, что эффект аортокоронарного шунтирования наиболее разителен на первом году после операции. Он ярко сохраняется в пределах 4—5 лет, затем падает, и течение болезни не отличается от такового у бывших больных нестабильной стенокардией, лечившихся медикаментозно.
Специфическая проблема транслюминальной коронарной ангиопластики — повторное стенозирование дилатированных участков коронарной артерии, достигающее по различным данным 20—30 и даже 40%. Судя по публикациям, стенокардия в течение ближайшего года возобновляется не менее, чем у трети больных, страдавших до процедуры нестабильной стенокардией. У ряда больных это побуждает к повторным дилатациям:
Из других хирургических методов лечения больных нестабильной стенокардией следует упомянуть чрескожную внутриаортальную контрпульсацию при рефрактерности к медикаментозной терапии у лиц с низким сердечным выбросом. Метод используется как этап предоперационной подготовки или самостоятельно с целью стабилизации гемодинамики.
Реабилитация больных нестабильной стенокардией
Реабилитация больных нестабильной стенокардией затруднена лабильностью коронарного и функциональной ограниченностью миокардиального резервов, несовершенством регуляции сердца. Имеются лишь единичные исследования, посвященные стационарному и санаторному этапу реабилитации отдельных групп этих больных. Изучение нами возможности физической реабилитации больных нестабильной стенокардией на госпитальном этапе позволяет высказать ряд принципиальных положений, касающихся сроков начала реабилитации и необходимости ее этапного построения.
Мы считаем, что физическая реабилитация этих больных может быть начата лишь по окончании так называемого «угрожаемого периода».
Стенокардия
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Под «стенокардией напряжения» подразумеваются приступы загрудинной боли, вызванные эмоциональными переживаниями, физическими нагрузками и иными факторами, провоцирующими увеличение метаболических потребностей миокарда (тахикардия, повышенное артериальное давление).
Стабильная стенокардия напряжения – это стенокардия напряжения, которая существует более одного месяца. Она отличается стереотипной реакцией (болевые симптомы) на определенную нагрузку.
Медицинские мероприятия, проводимые при лечении стенокардии (ишемической болезни сердца), нацелены на: повышение толерантности больных к физическим нагрузкам; уменьшение интенсивности и частоты приступов; снижение риска развития инфаркта миокарда; увеличение продолжительности жизни пациента и улучшение ее качества.
Комплекс мер, используемых современной медициной для лечения стенокардии, можно разделить на три группы:
1. Лекарственная терапия стенокардии
Осуществляется индивидуальный подбор препаратов. Используются антиагреганты и антиангинальные средства, выполняется метаболическая терапия и коррекция липидного состава крови посредством медикаментов.
Болевой синдром при ИБС вызывается несоответствием кровотока по сосудам сердца его потребностям. Поэтому предотвратить возникновение болей можно следующими способами:
2. Немедикаментозная терапия стенокардии
К немедикаментозным методам лечения стенокардии относятся также компенсация сахарного диабета и коррекция дислипидемии. Реализовать данные условия можно путем соблюдения диабетической и гипохолестериновой диет.
3. Хирургическое лечение стенокардии
АКШ (аортокоронарное шунтирование) – это наложение анастомоза между коронарной артерией и аортой ниже места ее сужения или окклюзии.
Баллонная дилатация коронарных артерий – менее травматичная операция. Суть ее состоит во введении специального катетера, у которого на конце есть баллон, непосредственно в зону сужения коронарного сосуда. Раздувшийся баллон начинает сплющивать бляшку, из-за которой сузился просвет сосуда. Помимо этого сегодня возможна инсталляция в просвет сосуда стента (специальная конструкция, которая исключает риск развития повторного сужения коронарной артерии).
Реализация баллонной дилатации возможна лишь при наличии дорогостоящего оборудования и высокой степени оснащения медицинской клиники. Процедура показана пациентам, которые болеют стенокардией не более двух лет, при условии, что назначенное медикаментозное лечение не дало нужного результата. Эффект после хирургического вмешательства сохраняется от семи месяцев до трех лет и более.
Важно!
Пациент, столкнувшийся с ишемической болезнью сердца, должен знать, что ИБС – это очень опасное заболевание. Если его лечение не будет начато своевременно, возможен инфаркт миокарда, который, согласно статистическим данным, в пятидесяти процентах случаев заканчивается летальным исходом. Лечение стенокардии должно осуществляться в условиях кардиологического отделения стационара высококвалифицированными медиками.
Стенокардия напряжения
Согласно клиническим данным стенокардия является одним из наиболее распространенных заболеваний среди сердечно-сосудистых патологий. По статистике на 1 миллион человек приходится около 40 тысяч пациентов с подобным диагнозом. Заболеванию в большинстве подвержены мужчины, особенно пожилого возраста. Уровень пациентов (среди мужчин, достигших 50-летнего возраста) составляет от 2 до 5%. Среди женской части населения данный показатель варьируется в пределах 1%. С возрастом частота возникновения патологии возрастает в несколько раз, в связи с чем, заболевание требует лечения и отслеживания динамики развития.
Пройти диагностику на определение признаков стенокардии или получить консультацию специалиста по поводу терапии можно в нашем медицинском учреждении «Клиника ABC». Мы предоставляем различные виды диагностики, выполняемые при помощи современного оборудования, и эффективные методы лечения с индивидуальным подходом к каждому пациенту.
Описание болезни
Стенокардия – патологический процесс, относящийся к сердечно-сосудистым нарушениям и характеризующийся недостаточным поступлением кислорода к сердечной мышце. Состояние возникает на фоне различных нарушений в области сердца – сужения просветов в сосудах, образования сосудистых бляшек.
Наличие болевого синдрома при развитии патологии обусловлено усилением кровотока и, как следствие, возрастанием давления. Связан процесс с чрезмерными физическими нагрузками, отчего заболевание получило название – стабильная стенокардия напряжения. При отсутствии каких-либо терапевтических мер состояние пациента значительно ухудшается и приводит впоследствии к инфаркту.
Согласно классификации Всемирной Организации Здравоохранения патология подразделяется на 2 основных вида – напряжения и покоя.
Первый тип заболевания также классифицируется на несколько видов:
Причины возникновения
Главным факторам развития состояния является чрезмерная (повышенная) физическая активность. Однако отмечается ряд дополнительных признаков, способствующих развитию стенокардии.
Симптомы
Главные симптомы стенокардии напряжения – болезненные ощущения в области сердца. Степень болевого синдрома зависит от индивидуальных особенностей организма человека, а также факторов, спровоцировавших развитие болезни.
Большинство пациентов отмечает резкие и острые приступы боли, сопровождающиеся ощущением сдавливания и сверления. Иногда характер болевых ощущений бывает тянущим или жгучим.
В большинстве случаев локализация болей отмечается за грудиной или в области левой лопатки. В редких случаях симптомы стенокардии напряжения проявляется в районе поясницы или левой ноги.
Однако симптомы и лечение стенокардии напряжения не зависят от факторов, вызвавших болезнь. Часто патология сопровождается одышкой, возникновением холодного липкого пота, бледностью кожных покровов, учащенным пульсом и сердцебиением. В редких случаях пациенты испытывают позывы к мочеиспусканию.
Диагностика
Диагностировать заболевание можно, исходя из симптомов и жалоб пациента. Однако наиболее эффективным методом определения патологии является ЭКГ (электрокардиограмма). Дополнительно могут назначаться различные исследования, фиксирующие работу сердца в период расслабления, нагрузки, сна, отдыха. Одним из подобных способов диагностики является суточное монтирование или Холтер ЭКГ.
Как лечится
О том, как лечить стенокардию напряжения, должен сообщить лечащий специалист (кардиолог).
Наиболее часто назначается медикаментозное лечение, включающее в себя прием антиангинальных препаратов – нитроглицерина, динитрата, верапамила. В качестве дополнительных лекарственных средств назначаются препараты, обладающие противосклеротическим действием – симвастатин, правастатин.
В состав комплексной терапии также входят средства, способствующие разжижению крови – аспирин – и препараты, усиливающие метаболизм – триметазидин.
Эффективность лечения зависит от соблюдения всех профилактических мер и устранения провоцирующих факторов, таких, как контроль массы тела, отказ от вредных привычек.
В тяжелых и запущенных случаях может назначаться хирургическое вмешательство в виде пластики коронарных артерий или аортокоронарного шунтирования.
Приступы. Первая помощь
При приступах заболевания необходимо прекратить любую физическую активность и обеспечить пострадавшему состояние покоя. При этом следует принять или дать пациенту 1 таблетку нитроглицерина и помочь усадить его на ровную поверхность.
Также необходимо обеспечить доступ свежего воздуха и, в случае необходимости, вызвать бригаду медицинской скорой помощи.
Последствия и профилактика
Последствия стенокардии могут представлять серьезную угрозу для здоровья и жизни пациента. Наиболее опасными являются такие состояния, как аритмия, острый инфаркт или внезапная остановка сердца, а также развитие хронической сердечной недостаточности.
Здоровый образ жизни
Ведение здорового образа жизни подразумевает под собой отказ от вредных привычек и выполнение умеренной физической активности. При этом рекомендуется заниматься такими видами спорта, как хождение на лыжах, плавание, танцы.
Тренировки следует начинать с минимальных нагрузок и непродолжительный период времени – не более 20 минут в день, постепенно увеличивая показатель до 40 минут.
Наша «Клиника ABC» помогает не только проводить диагностику или подскажет как лечить стенокардию напряжения, но и разрабатывает специальные методы адаптации и тренировок после перенесенного заболевания. Индивидуальные схемы терапии позволяют полноценно и эффективно справиться с патологией и быстро вернуться к нормальной жизни.
Для записи на прием к кардиологу необходимо обратиться по указанным телефонным номерам.
Что такое стенокардия?
Что провоцирует приступ стенокардии?
Приступы сначала могут быть неинтенсивными, кратковременными, по 1-2 мин., при очень тяжелой или интенсивной физической нагрузке, беге, подъеме по лестнице, выходе на холод, ходьбе против ветра. Приступ могут спровоцировать эмоциональные расстройства, курение, пребывание в душном пространстве, переедание, прием энерготоников или чрезмерных доз алкоголя.
Стабильная и нестабильная стенокардия
При стабильной стенокардии у пациентов с ИБС боли возникают при определенной физической нагрузке и хорошо устраняется с помощью лекарственных средств.
Нестабильной стенокардией называют впервые появившийся приступ или состояние, когда на фоне стабильного течения ИБС приступы стенокардии учащаются и удлиняются.
Чем опасна нестабильная стенокардия?
Если стенокардия возникает при непредсказуемом уровне физической нагрузки, необходимо ограничить на несколько дней нагрузку до минимальной и проконсультироваться с лечащим врачом: потребуется более активное лечение и, возможно, госпитализация. Состояние эпизода нестабильной стенокардии может закончиться инфарктом миокарда. Когда сохраняется боль в груди и трудно поставить диагноз, используется термин «острый коронарный синдром».
Как отличить стенокардию от инфаркта миокарда?
Боли в центре грудной клетки, в области средней трети грудины, могут распространяться в левую руку, лопатку, нижнюю челюсть, верхнюю часть живота.
Боли как при стенокардии, но чаще ощущаются как более интенсивные, нестерпимые, раздирающие и захватывают всю левую половину грудной клетки.
Дискомфорт слабо или умеренно выраженный.
Выраженный дискомфорт, усиленное потоотделение, головокружение, тошнота, нарастающее чувство нехватки воздуха, страх смерти.
Приступ стенокардии чаще связан с предшествующей физической активностью или эмоциональным возбуждением.
Инфаркт миокарда может возникнуть в любое время, и в том числе, в состоянии покоя.
Время болевого приступа занимает около 3 – 15 минут.
Болевой приступ с дискомфортом и удушьем продолжается не менее 15 – 30 минут и более, имеется тенденция к нарастанию симптомов.
В покое боли, как правило, проходят.
В состоянии физического покоя боли не проходят полностью, усиливаются при разговоре и глубоком дыхании.
Применение нитроглицерина под язык или в виде аэрозоля от 1 до 3 доз прерывает приступ стенокардии.
Симптомы не проходят полностью после применения 3 доз нитроглицерина.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:

6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.
Запишитесь на прием к кардиологу
Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ
БЕСПЛАТНО
Какую операцию делают при стенокардии
Классическим клиническим показанием к хирургическому лечению пациента является тяжелая стенокардия, резистентная к медикаментозной терапии. Однако тяжесть клинических проявлений не всегда коррелирует с тяжестью поражения коронарного русла. Кроме того, современная медикаментозная терапия обладает высокой эффективностью за счет резкого снижения потребления миокардом кислорода и воздействия на ряд патогенетических звеньев формирования синдрома «грудной жабы».
Основными анатомическими показаниями являются:
Виды операций при ИБС [1,9]
A. Непрямые методы реваскуляризации
B. Прямые методы реваскуляризации
Непрямые методы реваскуляризации
Возникли на заре коронарной хирургии и были связаны с отсутствием искусственного кровообращения, способного защитить организм и миокард от ишемии. Вместе с тем, ряд методик применяются и в настоящее время при невозможности, по каким-либо причинам, осуществить прямую реваскуляризацию. [ 2, с.55]
Первые операции были направлены на ликвидацию болевого синдрома, снижения основного обмена или на фиксацию к миокарду органов и тканей, богатых кровеносными сосудами и коллатералями.
Симпатэктомия. Это хирургическая операция, задачей которой является прекращение передачи нервного импульса по симпатическим нервным волокнам, расположенным в адвентиции сосудистой стенки. Эта идея была высказана 100 лет назад французским физиологом Франсуа-Франком, предположившим, что резекция шейно-грудных симпатических ганглиев может привести к устранению стенокардии. На практике эта идея была реализована в 1916 г. Т. Jonnesco. [2, с.55]
Кардиопексии. Наибольшее распространение получили операции непрямой реваскуляризации миокарда, направленные на создание дополнительного источника кровоснабжения сердца. Впервые Л. Moritz и С. Hudson в 1932 г. предложили в этих целях использовать перикард. Beck С. в 1935 г. выполнил скарификацию эпикарда, полагая, что в результате образования сращений между перикардом и эпикардом произойдет прорастание перикардиальных сосудов в миокард. Наибольшее распространение получил метод S. Thompson, который заключается в распылении талька в полости перикарда с целью образования сращений. Эти вмешательства были названы кардиоперикардиопексией. Однако этот вид хирургического метода лечения ИБС не получил широкого распространения.
В 1937 г. L. O’Shaughnessy впервые использовал тканевой трансплантат для реваскуляризации миокарда. Он подшил к эпикарду лоскут большого сальника на ножке. Эта операция, названная оментокардиопексией, привела к разработке целого ряда подобных методов. С целью создания дополнительного источника кровоснабжения сердца хирурги использовали ткань легкого, грудные мышцы, медиастинальный жир, кожный лоскут и даже участок тонкой кишки. [2, с.55]
Операция Фиески. Это операция двусторонней перевязки внутренних грудных артерий (ВГА), предложенная итальянским хирургом D. Fieschi в 1939 г. По мнению автора, перевязка ВГА тотчас ниже отхождения перикардодиафрагмальной ветви усиливает кровоток по этой артерии, имеющей анастомозы с ветвями коронарных артерий. [2, с.56]
Автор с успехом провёл операцию на больной стенокардией. Затем это вмешательство было забыто и только после 50-х гг. возрождено М. Баттезати. [3, с.71]
Операция Вайнберга. Занимает промежуточную позицию между непрямыми и прямыми методами реваскуляризации миокарда и заключается в имплантации кровоточащего дистального конца внутренней грудной артерии в толщу миокарда, что приводит вначале к формированию внутримиокардиальной гематомы, а в последующем к развитию анастомозов между ВГА и ветвями коронарных артерий. Основным недостатком метода Вайнберга являлось отсутствие немедленного эффекта реваскуляризации. [4, с.537]
Прямые методы реваскуляризации
С середины 50-х годов при ишемической болезни сердца хирурги начали использовать способы прямой реваскуляризации. Под операциями прямой реваскуляризации миокарда принято понимать прямые вмешательства на коронарных артериях. Первым таким вмешательством была коронарная эндартерэктомия (ЭАЭ). [2, с.56]
Коронарная эндартерэктомия. Пионером ее стал американский хирург С. Bailey. Он разработал три методики ЭАЭ: прямую, антеградную и ретроградную – через устья коронарных артерий в условиях искусственного кровобращения. С. Bailey разработал также специальный инструментарий для осуществления этой процедуры, в том числе микрокюретки для коронарных артерий. [2, с.56]
Эндартерэктомия заключается в удалении внутреннего слоя стенки артериального сосуда, включающей атеросклеротически измененную интиму и часть медии, и была разработана на периферических артериях в 1948 году Дос Сантосом. Эндартерэктомия нередко осложнялась тромбозом коронарной артерии с развитием ИМ, и летальность при этих вмешательствах была очень высока. Эта процедура сохранила известное значение до настоящего времени. При диффузном поражении коронарных артерий иногда приходится выполнять ЭАЭ в сочетании с АКШ. [4, с.537]
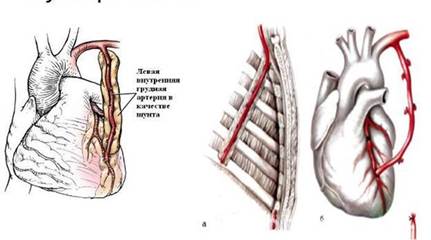
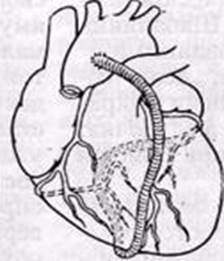
Маммарно-коронарное шунтирование. В 1964 г., русский хирург В. И. Колесов выполнил первую в мире успешную операцию маммарно-коронарного анастомоза (МКА). В настоящее время приоритет В.И. Колесова признан во всем мире, и знаменитый американский хирург D. Eggeer назвал его пионером коронарной хирургии. Колесов В.И. накладывал МКА без использования искусственного кровообращения, на работающем сердце. [2, с.57] ( Рис. 1)
Рис. 1. Грудовенечный анастомоз по Колёсову
Основные этапы операции:
1) доступ к сердцу, осуществляемый обычно путем срединной стернотомии;
2) выделение ВГА; забор аутовенозных трансплантатов, выполняемый другой бригадой хирургов одновременно с производством стернотомии;
3) канюляция восходящей части аорты и полых вен и подключение ИК;
4) пережатие восходящей части аорты с кардиоплегической остановкой сердца;
5) наложение дистальных анастомозов с коронарными артериями;
6) снятие зажима с восходящей части аорты;
7) профилактика воздушной эмболии;
8) восстановление сердечной деятельности;
9) наложение проксимальных анастомозов;
12) ушивание стернотомического разреза с дренированием полости перикарда.
Внутреннюю грудную артерию выделяют на лоскуте или скелетизируют. (Рис. 2) Преимущество скелетизированной ВГА заключается в ее большей длине. В то же время при выделении ВГА на лоскуте уменьшается риск травматизации стенки сосуда. Для удобства при выделении ВГА используют специальный ретрактор. С целью снятия сосудистого спазма в просвет ВГА вводят раствор папаверина и окутывают ВГА салфеткой, смоченной так же раствором папаверина. Операцию проводят в условиях умеренно гипотермического ИК (28-30°С). [2, с.59]
— большее соответствие диаметров внутренней грудной и коронарной артерии;
— анастомоз накладывают между однородными тканями;
— вследствие небольшого диаметра внутренней грудной артерии объемный кровоток по ней меньше, чем по аутовенозному шунту, но линейная скорость больше, что теоретически должно снизить частоту возникновения тромбозов;
— нужно накладывать только один анастомоз, что сокращает время операции;
— внутренняя грудная артерия редко поражается атеросклерозом.
Ограничения применения метода:
— имеются только две внутренние грудные артерии, что ограничивает возможность реваскуляризации нескольких артерий;
— выделение внутренней грудной артерии является более сложной процедурой.
Рис. 2. маммарно-коронарное шунтирование
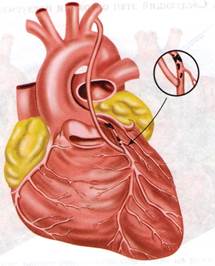
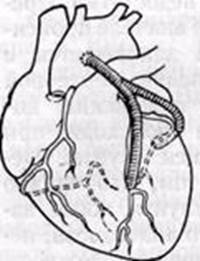
Аортокоронарное шунтирование. Идея создать обходной шунт между аортой или системной артерией и коронарным сосудом в обход пораженного и суженного атеросклерозом участка клинически была реализована Рене Фавалоро в 1967 г. Ранее, в 1962 г., Дэвид Сабистон (Дьюкский университет), используя в качестве сосудистого протеза большую подкожную вену, наложил шунт между аортой и коронарной артерией. Однако сообщение об этой операции появилось в 1973 г., т. е. через 9 лет. [5, с.533]
Аортокоронарное шунтирование ( Рис. 3) относится к разряду эффективных операций при хирургическом лечении ишемической болезни сердца. Операцию аортокоронарного шунтирования сегментом большой подкожной вены бедра выполняют в условиях искусственного кровообращения. Оперативный доступ: чаще срединная продольная стернотомия, которая позволяет подойти к нисходящим ветвям правой и левой коронарных артерий. Операцию начинают с выделения коронарной артерии, перевязки её выше места окклюзии. Накладывают дистальный артериовенозный анастомоз. Следующий этап операции предусматривает наложение проксимального аортовенозного анастомоза путём бокового отжатия восходящей аорты, в которой иссекают овальное отверстие диаметром 1*0,3см, и накладывают анастомоз «конец в бок». Кроме большой подкожной вены бедра, применяют внутреннюю грудную, лучевую, нижнюю надчревную аутоартерии. При множественном поражении коронарных артерий выполняют несколько шунтов (от 2 до 6). [ 6, с.179]
Рис. 3. Аортокоронарное шунтирование
Существует несколько технических вариантов коронарного шунтирования (Рис. 4, 5) :
1. «Змеевидный» или секвенциальный шунт
Так называют шунт с последовательными анастомозами, то есть посредством одного трансплантата шунтируют несколько коронарных артерий или коронарную артерию на двух уровнях. При этом накладывают последовательные анастомозы «бок в бок» между трансплантатом и реваскуляризируемым сосудом и один дистальный анастомоз «конец в бок». Описаны случаи шунтирования одним аутовенозным трансплантатом до 5 коронарных артерий. Оптимальным вариантом является шунтирование двух, максимум трех ветвей с помощью одного трансплантата.
Его создают путем вшивания проксимального анастомоза одного из шунтов в бок другому. Используется при значительном истончении стенки восходящей части аорты или при небольшой площади аорты и большом количестве реваскуляризированных сосудов. [2, с.59]
Рис. 4 У-образный шунт
Рис.5 «Змеевидный» или секвенциальный шунт
Коронарное стентирование. Это операция, позволяющая восстановить кровоток в коронарных артериях путём имплантации стентов в месте сужения коронарной артерии. Стент – внутрисосудистый протез для поддержания стенки пораженного сосуда и сохранения диаметра его просвета. Конструкция стента представляет собой тонкий сетчатый каркас из инертного металлического сплава высочайшего качества, раскрываемый баллоном внутри сосуда до нужного диаметра. [2, с.79]
· Металлический стент (Bare Metal Stent) – внутрисосудистый протез из нержавеющей стали или кобальт-хромового сплава. Использование металлических стентов связано с риском тромбоза в первые 30 дней и требует двойной антитромбоцитарной терапии в течении 1 месяца, а также 20-30% риском рестеноза (повторного сужения сосуда) в течение 6-9 месяцев после имплантации.
· Стент с лекарственным антипролиферативным покрытием — внутрисосудистый протез из кобальт-хромового сплава с покрытием, высвобождающее лекарственное вещество, препятствующее повторному сужению сосуда. Лекарственный слой в последствии растворяется.
Техника стентирования коронарных артерий. ( Рис. 6)
На стадии коронарографии определяется характер, месторасположение и степень сужения коронарных артерий, после чего переходят к операции.
Под рентгеноскопическим контролем стент подводится к стенозу, после чего хирург раздувает баллон, на который одет стент, шприцом с манометром (индефлятором) до определенного давления. Баллон раздувается, стент расширяется и вдавливается во внутреннюю стенку, тем самым образуя жесткий каркас. Для полной уверенности в том, что стент полностью расправлен, баллон раздувается несколько раз. Затем баллон сдувается и удаляется из артерии вместе с проводником и катетером. Стент остается и сохраняет просвет сосуда. В зависимости от протяженности поражения артерии могут использоваться один или несколько стентов. [2, с.79]
Рис. 6. Этапы стентирования артерии
Несмотря на низкую частоту осложнений, проведение коронарного стентирования сопряжено с определенным риском.
Основные осложнения, встречающиеся при проведении стентирования, — это цереброваскулярные (0,22%), сосудистые (от 2%), летальный исход (1,27%). Основным фактором, лимитирующим эффективность коронарного стентирования, является процесс рестенозирования. Рестеноз – повторное сужение просвета сосуда, приводящее к снижению кровотока. In-stent рестеноз – повторное сужение просвета коронарного сосуда внунтри стента.
Факторами риска рестеноза являются:
— генетическая предрасположенность к повышенной пролиферации неоинтимы;
— параметры пораженного сегмента: диаметр сосуда, длина повреждение, тип стеноза;
— особенности течения процедуры: протяженность повреждения сосуда, остаточная диссекция, количество имплантируемых стентов, диаметр стента и соотношение его площади с поверхностью сосуда. [2, с.79]
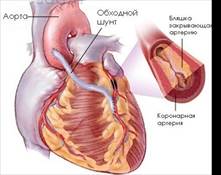
Баллонная ангиопластика коронарных артерий. В последние 10—15 лет в лечении ИБС используют реваскуляризацию миокарда путем транслюминальной балонной дилатации (ангиопластики) стенозированных венечных артерий. В кардиологическую практику метод был внедрен в 1977 г. A. Gruntzig. Показанием к ангиопластике венечных артерий у больных ИБС служит гемодинамически значимое поражение коронарной артерии в ее проксимальных отделах при условии отсутствия выраженного кальциноза и поражения дистального русла этой артерии. [5, с. 532]
Для выполнения ангиопластики венечных артерий используют систему двух катетеров: катетер-проводник и дилатационный катетер. После выполнения коронарографии обычным методом ангиографический катетер заменяют катетером-проводником, через который проводят дилатационный катетер в стенозированную венечную артерию. Максимальный диаметр баллончика 3—3,7 мм при его наполнении, в спавшемся состоянии его диаметр составляет 1,2— 1,3 мм. Катетер проводят в стенозированную артерию. Дистальнее области стеноза антеградное давление в артерии падает и тем самым фиксируется перфузионное давление дистальнее стеноза (за счет коллатерального кровотока). При достижении баллончиком стенозированного сегмента последний под давлением 5 атм. заполняют 30% раствором контрастного вещества. В таком состоянии баллончик находится в течение 5—60 с, после чего его опорожняют и вновь измеряют перфузионное давление ниже стеноза. При необходимости баллончик можно наполнить несколько раз. Уменьшение градиента давления служит основным ориентиром для прекращения процедуры. Повторный ангиографический контроль позволяет определить степень остаточного стеноза.
Основным критерием успеха считается уменьшение степени стеноза после ангиопластики более чем на 20%. По сводным данным национального института сердца, легких и крови (США), суммарный положительный результат баллонной дилатации коронарных артерий достигается примерно у 65% больных. Вероятность успеха при этой процедуре возрастает у больных молодого возраста с непродолжительным анамнезом стенокардии и при проксимальных поражениях артерий.
Основными осложнениями ангиопластики венечных артерий являются
· острый инфаркт миокарда (5,3%)
· окклюзия коронарной артерии (4,6%)
· спазм коронарной артерии (4,5%)
· фибрилляция желудочков (1,8%)
Клинический эффект ангиопластики венечных артерий заключается в исчезновении или значительном урежении приступов стенокардии примерно у 80% больных с успешным результатом процедуры, в повышении толерантности к физическим нагрузкам более чем у 90%, улучшении сократительной способности миокарда и его перфузии. [5, с. 532]