Дренирование плевральной полости
Дренирование плевральной полости (торакоцентез) – это процедура, которая проводится посредством пункции плевральной полости с последующей установкой дренажа и эвакуации содержимого. Наличие выпота или воздуха в полости плевры может привести к нарушению деятельности сердечно-сосудистой и дыхательной систем и другим серьезным последствиям, поэтому необходимо в экстренном, либо плановом порядке устранить патологию. Дренирование является оперативным вмешательством, проводится под местной анестезией.
Показания
Противопоказания
Цели процедуры
Наиболее важный аспект лечения вышеописанных состояний – дренирование, которое проводится:
С лечебными целями:
С диагностическими целями:
Подготовительный этап
Перед проведением процедуры, пациента необходимо проинформировать о технике проведения дренирования, способах анальгезии, возможных осложнениях и последствиях. В плановом порядке проводятся лабораторные и инструментальные методы обследования, диагностика состояний, способных осложнить течение процедуры. К лабораторным относятся:
До начала процедуры следует провести адекватную анальгезирующую и седативную терапию. При наличии у пациента непрекращающегося кашля показаны противокашлевые препараты. Во время проведения торакоцентеза контролируется АД, сатурация кислорода и при необходимости – ЭКГ.
Клиники, которые выполняют операции торакоцентеза, оснащены современным оборудованием для их выполнения. Главной его составляющей является набор для дренирования плевральной полости, куда входят: дренажно-отсасывающий аппарат, состоящий из дренажной трубки и дренажной системы, операционный набор (игла, нить, иглодержатель, скальпель, пинцет хирургический, анатомический, зажимы) и прочие инструменты.
Существуют разные дренажные системы:
В настоящее время чаще используют двух- и трехбаночную системы. В зависимости от фирмы-производителя системы, цены на дренирование могут отличаться. Врач может порекомендовать определенную фирму.
Техника проведения
Для выполнения данной операции существует перечень показаний, составляется определенный алгоритм, которого необходимо придерживаться. Процедура осуществляется врачом, ассистентом и медицинской сестрой в отделении хирургии. Вне лечебного учреждения помощь на месте оказывает врач бригады скорой помощи.
Первоначально, так как данное вмешательство является инвазивным, проводится обработка доступа. Используется одноразовый набор для дренирования и стерильный инструментарий. Катетеризация полости осуществляется под местной анестезией 0,5% раствором Новокаина под контролем УЗИ.
Для выполнения пункции применяют 2 способа:
В зависимости от выбранного доступа устанавливают катетер по методу Сельдингера с правой или левой стороны:
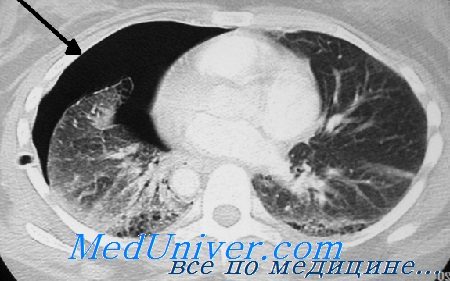
При скоплении воздуха дренаж устанавливается по направлению к верхушке легкого. Если содержимое полости жидкое – к диафрагмальной поверхности. В случае наличия у этого устройства металлического троакара его следует подтянуть приблизительно на 1 см перед непосредственным введением дренажа.
Если дренаж имеет больший диаметр, то в области доступа кожа надсекается скальпелем 1-3 см по верхнему краю нижележащего ребра, проводится торакоцентез, трубка фиксируется к коже несколькими швами. Размер трубки подбирается индивидуально. В случае гемоторакса разметка на емкости показывает количество потерянной крови.
После проведения операции пациенту становится лучше, он отмечает, что ему стало легко дышать. Больной помещается в палату, где с помощью современных технологий осуществляется тщательное наблюдение и уход. В стадии реабилитации проводится ЛФК в виде дыхательной гимнастики.
В случае необходимости дренирования плевральной полости новорожденному ребенку, используется несколько иная методика. Новорожденного укладывают на спину, пораженную половину грудной клетки приподнимают на 15-30 градусов наверх. Принцип установки дренажной трубки остается таким же.
Осложнения
Если вмешательство проведено согласно правильному алгоритму, то возникновение осложнений сводится к минимуму, но бывают исключения:
Как называется дренирование плевральной полости
Установка и уход за торакостомической трубкой являются основой помощи пациентам с травмой груди. Стандартным местом введения плевральной дренажной трубки является средняя подмышечная линия в пятом или шестом межреберном промежутке. Причины выбора этой локализации следующие. Во-первых, обычно это безопасное место выше диафрагмы. Во-вторых, это — область с самой тонкой мускулатурой грудной стенки, что позволяет выполнить более быстрое и менее болезненное введение трубки, чем это можно было бы сделать более кпереди или кзади.
Адекватное расположение пациента поможет в установке торакостомической трубки. У пациентов, лежащих на спине на длинной спинальной доске, при необходимости экстренной установки трубки, ипсилатеральную руку необходимо поднять и завести за голову, насколько возможно. Это дополнительно «открывает» пространство между широчайшей мышцей спины и грудной мускулатурой, и создает лучшее окно для введения. У женщин следует постараться отодвинуть молочную железу, чтобы избежать введения плевральной дренажной трубки через боковую ткань молочной железы.
У пациентов с проникающей травмой или у тех, позвоночный столб которых не поврежден, поднятие половины грудной клетки на 15-20° заметно увеличивает простоту введения и возможность установки трубки.
Выбранную область нужно очистить антисептическим раствором и обезболить. Мы обычно используем 10 мл 1% лидокаина и инфильтрируем все слои грудной стенки, включая поверхность ребер, межреберные мышцы и плевру. Полезный прием продления анестезии, связанной с введением плевральной дренажной трубки, особенно при переломах ребер, состоит в смешивании лидокаина с бупивакаи-ном, что по существу создает межреберную блокаду. Это выполняется без беспокойства о поступлении препарата в плевральную полость, так как вводится плевральная дренажная трубка.
При достаточном гемодинамическом и дыхательном статусе для подкрепления местного обезболивания может использоваться седация сознания морфином и мидазоламом. Кроме того, если позволяет время, создание межреберной блокады (бупивакаином) кзади от предполагаемого места введения может сделать введение и раннее лечение менее болезненным. Также, по нашему опыту, простота установки плевральной дренажной трубки непосредственно связана с дискомфортом пациента. Частично это происходит потому, что пациенты сильно сокращают мышцы грудной стенки из-за боли и резко суживают межреберные промежутки.
Некоторые стандартные тексты рекомендуют выполнять разрез кожи на одно-два межреберных пространства ниже межреберья предполагаемого для введения трубки. Это создает подкожный туннель, способствующий герметизации канала трубки, но мы полагаем, что этот маневр вообще не нужен. Это легче сделать в операционной или у седированных пациентов на ИВЛ, чем у активных пациентов. Наконец, в действительности эти туннели не влияют на частоту развития рецидивных пневмотораксов после удаления плевральной дренажной трубки.
Мы практикуем 2 см разрез по ребру тотчас ниже промежутка, выбранного для введения трубки. Диссекция должна продолжиться непосредственно к ребру с помощью скальпеля. Для предотвращения повреждения расположенного ниже сосудисто-нервного пучка идентифицируется верхняя граница ребра, и осуществляется доступ в плевральную полость. Хотя для проникновения в плевральную полость часто рекомендуется зажим Келли или Пеана, мы нередко предпочитаем продолжать диссекцию скальпелем и входить в плевральную полость остро, непосредственно над ребром. Эта техника особенно полезна у очень мускулистых людей.
После вхождения в полость через отверстие всегда необходимо исследовать плевральную полость пальцем. Это подтвердит, что вход был выполнен в плевральную полость, а не в легкое или брюшную полость. Кроме того, следует пропальпировать легкое и диафрагму и определить наличие или отсутствие спаек от легкого к грудной стенке. Эти маневры особенно важны у больных, у которых может быть разорвана диафрагма, или у которых ранее могла быть операция на грудной клетке или легочные инфекции. Мы не признаем слепое введение плевральных дренажных трубок с помощью троакара, так как слишком высок риск введения трубки в легкое или брюшную полость по типу шампура.
Как только вход в плевральную полость подтверждается пальцем, плевральная дренажная трубка может быть безопасно введена через разрез по ребру. Адекватный размер трубок, которые будут использоваться, также вызывает определенные споры. Классически, у травмированных пациентов применялись трубки большого диаметра (38-40 Fr), независимо от диагноза. Теперь ясно, что только при пневмотораксе будет достаточна трубка небольшого диаметра (20-22 Fr или даже катетер в форме «свиного хвостика»). Трубки большого диаметра будет сложнее провести через межреберье у субтильных пациентов, что может привести к значительному усилению боли вследствие раздражения межреберного нерва.
Наконец, различие в диаметре просвета между трубками 38-40 Fr и предпочитаемыми нами трубками (32-34 Fr) не особенно велико. Кроме того, если жидкая кровь будет вытекать по трубке любого размера, свернувшаяся кровь не будет дренироваться независимо от ее диаметра. У пациента с изолированным пневмотораксом трубка часто может быть направлена вверх или вниз. Если имеется сочетание с гемотораксом, должна быть введена более толстая трубка (32-34 Fr), которая продвигается более кзади и вверх.
Внимание должно быть обращено на «последнее отверстие» в плевральной дренажной трубке, чтобы гарантировать его расположение в пределах плевральной полости. Если время позволяет, может быть полезно приложить трубку к грудной стенке пациента, чтобы отметить место выхода. Трубка, которая помещается слишком глубоко в плевральную полость, часто будет перегибаться на последнем отверстии. По этой причине возможно перекрытие или недостаточная функция трубки. Теоретически, плевральная полость (первоначально) непрерывна и может дренироваться полностью единственной трубкой.
Однако на практике, когда трубки устанавливаются в положение, оптимальное для эвакуации жидкости, пневмоторакс может не эвакуироваться.
Точно так же слишком высоко установленные «воздушные трубки» могут быть недостаточны для удаления жидкости. Таким образом, всякий раз, когда используется единственная плевральная дренажная трубка, ее размещение представляет собой компромисс между оптимальным отведением жидкости и воздуха. При больших гемотораксах и особенно в присутствии переломов ребер со смещением мы часто используем две плевральные дренажные трубки, меньшая устанавливается выше для удаления воздуха, а более крупная трубка вводится ниже и кзади для удаления жидкости.
После установки трубки обычно подключаются к подводному дренажу с отрицательным давлением. Отрицательное давление 20 см водн. ст. полезно для активации дренажа. Быстрое расправление легкого не должно предприниматься в ситуациях, когда легкое было поджато в течение нескольких дней (редко при тупой травме), так как это может привести к «отеку легкого от расправления». Быстрое расправление легкого, которое происходит при лечении большого пневмоторакса, может вызвать значительную боль вследствие растяжения плевры. Поэтому в случае изолированного пневмоторакса может быть полезно позволить пациенту глубоко дышать и осторожно кашлять, чтобы постепенно расширять легкое до начала аспирации.
Этот подход к лечению является неправильным в нестабильной ситуации или в случае множественных повреждений, но он уменьшит боль и облегчит страх перед торакостомической трубкой, особенно у подростков и детей, когда время и стабильность позволяют. Трубка должна быть хорошо фиксирована к коже грудной стенки, и в области выхода трубки должна быть наложена стерильная повязка.
Важно выполнить рентгенографию грудной клетки сразу же после установки трубки. Это поможет подтвердить ее правильное расположение и оценить полноценность эвакуации жидкости и воздуха из плевральной полости. При подозрении на остаток внутриплевральной жидкости следует ввести вторую дренажную трубку. Неспособность полностью эвакуировать кровь из плевральной полости является одним из показаний для раннего хирургического вмешательства при повреждениях груди. Полная эвакуация воздуха и крови из плевральной полости важна для полноценного расширения легкого. Это поможет уменьшить кровотечение и утечку воздуха из легкого, а также снизит риск последующей эмпиемы.
Рентгенография грудной клетки помогает контролировать эффективное устранение воздуха и жидкости из плевральной полости. Плевральную дренажную трубку оставляют на месте, пока не прекратится утечка воздуха из легкого и отделение жидкости не станет меньше 100-150 мл в течение 24 часов. В рандомизированном проспективном исследовании Martino et al. обнаружили, что 6-8-часовое использование гидравлического затвора превосходило случаи с его отсутствием в отношении уменьшения частоты рецидивного пневмоторакса после удаления трубки.
Широко изучалась антибиотикопрофилактика при установке плевральных дренажных трубок. Тем не менее, литература очень противоречива, и проблема остается очень спорной. Мнение четко разделяется между теми, кто верит и теми, кто не верит в необходимость ее использования. В нашей теперешней практике профилактически антибиотики при установке торакостомической трубки не применяются. Мы полагаем, что частота специфических инфекционных осложнений плевральной дренажной трубки (преимущественно эмпием) в большей степени напрямую связана с адекватностью дренирования плевральной полости и со степенью имеющегося повреждения и шока, чем с использованием антибиотиков.
Кроме того, риски неразборчивого применения антибиотиков у травмированных пациентов очень реальны. Если вы убеждены в необходимости профилактической антибиотикотерапии, мы настоятельно рекомендуем ввести однократно дозу цефалоспорина первого поколения перед разрезом, что является подтвержденным адекватным способом введения любого типа антибиотикопрофилактики.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Как называется дренирование плевральной полости
а) Показания для дренирования плевральной полости:
— Абсолютные показания: любой гемо-/пневмоторакс. Плевральный дренаж также рассматривается как профилактическое мероприятие у интубированных пациентов с травмой грудной клетки.
— Относительные показания: небольшой или полосовидный пневмоторакс около 1 см шириной при амбулаторном наблюдении, рецидивирующий плевральный выпот.
в) Специфические риски, информированное согласие пациента:
— Повреждение легкого
— Повреждение межреберных сосудисто-нервных пучков
— Повреждение внутрибрюшных органов
— Торакотомия
г) Обезболивание. Местное обезболивание.
д) Положение пациента. Лежа на спине, рука над головой.
е) Точки для дренирования плевральной полости:
— Экстренный: пятое межреберье по передней подмышечной линии.
— Простой пневмоторакс: второе межреберье по среднеключичной линии.
— Возможно введение дренажа под ультразвуковым наведением.
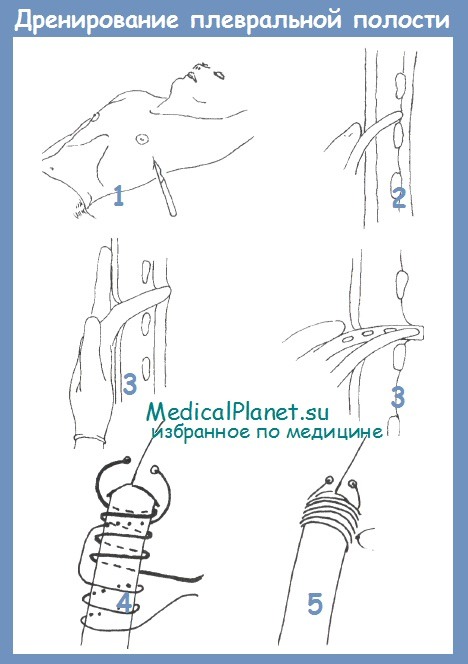
ж) Этапы дренирования плевральной полости:
— Доступ
— Вскрытие плевральной полости
— Введение дренажа
— Водяной замок
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Всегда вводите дренаж непосредственно над верхним краем ребра.
— Выполняйте введение под пальцевым контролем («миниторакотомия»).
— В случаях неадекватного расправления легкого вводите более одного дренажа и присоедините их к аспирационной системе при разряжении 15-25 см водн. ст.
— Плевральный дренаж, постоянно отводящий воздух, нельзя пережимать из-за риска ятрогенного напряженного пневмоторакса.
— После первого рецидива (не позднее) спонтанного пневмоторакса необходимо выполнение торакоскопической ревизии.
к) Послеоперационный уход после дренирования плевральной полости. Медицинский уход: удаляйте дренаж после пробного пережатия и контрольной рентгенографии.
л) Техника дренирования плевральной полости:
— Доступ
— Вскрытие плевральной полости
— Введение дренажа
— Водяной замок
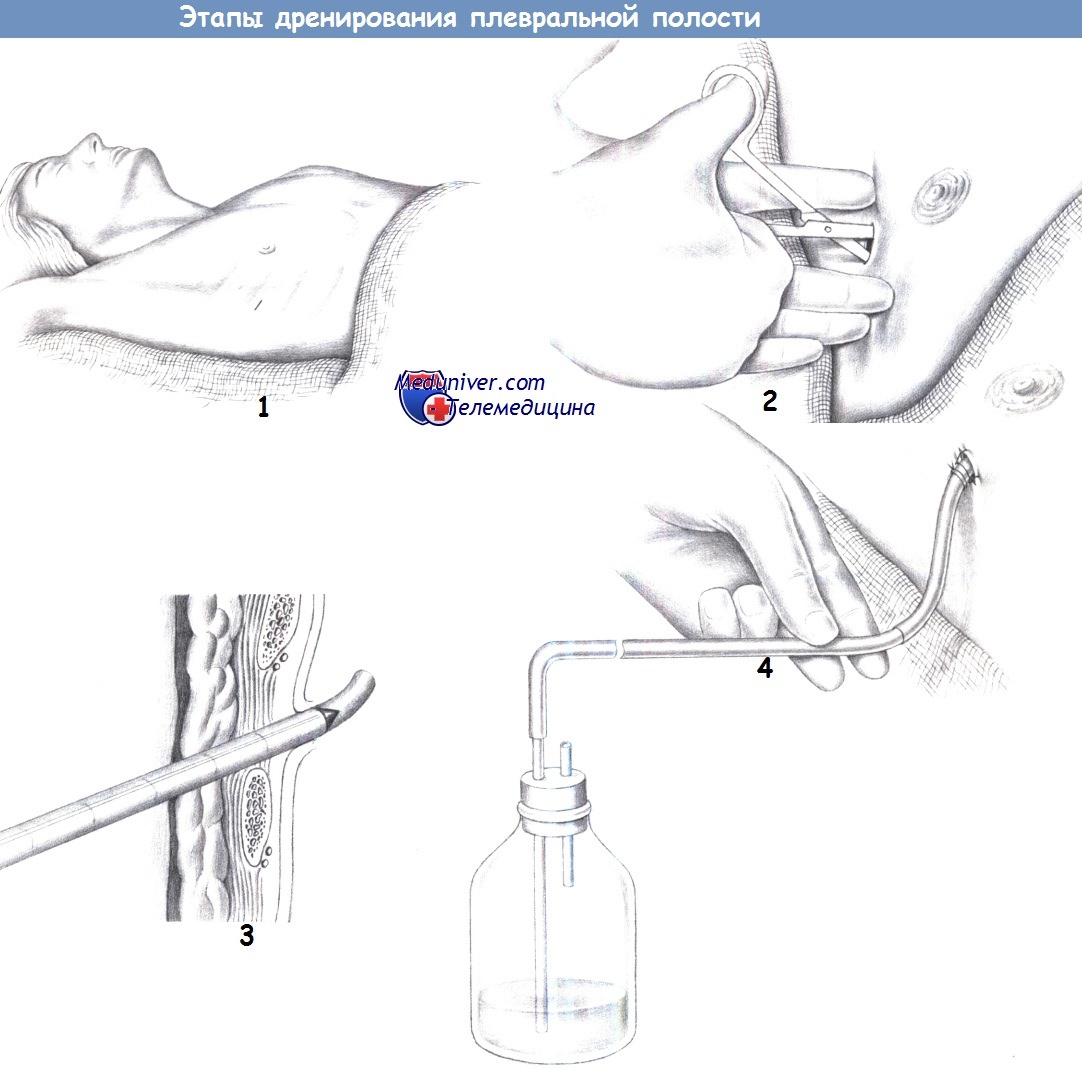
3. Введение дренажа. После вскрытия плевры ножницами, через тот же пункционный канал вводится плевральный дренаж, снабженный троакаром.
По троакару, который проводится только через грудную стенку, дренаж продвигается дальше в плевральную полость, после чего троакар извлекается. При введении дренажа в дорзальном направлении его конец не должен перегибаться. Для профилактики кровотечения дренаж вводится непосредственно над ребром, не затрагивая межреберных сосудисто-нервных пучков.
Стальной троакар продвигается осторожно, чтобы предотвратить перфорацию легкого с последующим образованием свища. Выделение жидкости по дренажу указывает на его правильное положение.
Видео техники дренирования плевральной полости
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дренирование плевральной полости: методика и техника
Дренирование плевральной полости (плевральный дренаж)
Дренирование плевральной полости или операция торакоцентеза — врачебная манипуляция, которая проводится путем прокола стенки грудной клетки и удаления воздуха или патологического содержимого из плевральной полости. Применяется этот способ лечения при осложненном течении заболеваний легких и плевры.
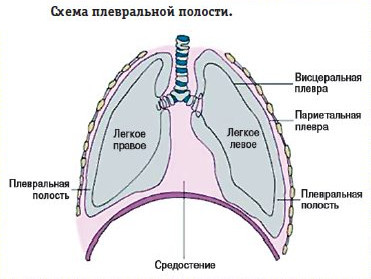
Плевральные полости — щелевидные прострaнcтва, ограниченные листками париетальной (пристеночной) и висцеральной (органной) плеврой. В основе торакоцентеза лежит пункция плевральной полости, которая имеет не только лечебный, но и диагностический смысл. Во время процедуры аспирируется (отсасывается) скопившиеся воздух, экссудат, кровь.
Показания к плевральному дренированию
Прокол грудной стенки с последующим отсасыванием содержимого плевральной полости — инвазивная манипуляция, которая сопряжена с вероятным развитием осложнений, поэтому ее проведение должно быть строго обоснованным. Показаниями к плевральному дренированию являются следующие патологические состояния:
Самой частой причиной необходимости торакоцентеза является пневмоторакс. В клинической практике выделяют спонтанный (первичный, вторичный), травматический (проникающая или тупая травма грудной клетки), ятрогенный (при проведении медицинских диагностических или лечебных манипуляций). Напряженный пневмоторакс развивается при большом объеме воздуха в полости и является абсолютным показанием к плевральной пункции с последующим дренированием.
Необходимое оборудование
Установка плеврального дренажа проводится в условии процедурного кабинета хирургического стационара, отделении реанимации и интенсивной терапии. Если больной нетрaнcпортабельный, то манипуляция проводится там, где он находится. Необходимое оборудование для торакоцентеза:
Манипуляцию могут проводить анестезиологи-реаниматологи, хирурги и неонатологи. Необходимые инструменты помещаются в стерильный лоток или на операционный столик. Дополнительно могут понадобиться пробирки, куда помещается аспират из полости для анализа.
На заметку: при клапанном пневмотораксе дренирование проводят в тех условиях и теми инструментами, которые имеются на момент диагностики. Счет идет на минуты, поэтому требованиями к стерильности и оборудованию можно пренебречь. Простейший вариант: прокалывание грудной клетки ножом с установкой в разрез подходящей распорки. После этого больного экстренно доставляют в хирургический стационар.
Техника проведения
Первоначально определяют место пункции (прокола) на основании ручных методов исследования (перкуссия, аускультация), рентгенографии и УЗИ. Далее определяют положение (сидя, лежа) пациента в зависимости от его состояния. Техника выполнения торакоцентеза складывается из следующих этапов:
Для удаления жидкости из плевральной полости прокол делают в 7-9-м межреберном промежутке по лопаточной или подмышечной (задней) линии. Пункцию делают строго по верхнему реберному краю, чтобы не травмировать сосудисто-нервный пучок.
Дренирование плевральной полости по Бюлау
При большом скоплении воздуха или гноя в полости плевры одним из вариантов удаления содержимого является пассивная аспирация по Бюлау. Этот метод основан на принципе сообщающихся сосудов. Жидкость или воздух по дренажу пассивно отходит в емкость, расположенную ниже плоскости легкого. Клапан на конце трубки препятствует обратному току веществ.
Для эвакуации воздуха торакоцентез проводится во втором межреберье по передне-подмышечной или среднеключичной линии (справа), а для удаления экссудата — в нижней части грудной клетки. При необходимости дренажная трубка удлиняется через переходник. На наружном ее конце устанавливается клапан из резиновой стерильной перчатки. Могут использоваться два варианта клапана: простой разрез кончика «пальца» и с распоркой. Этот конец трубки опускается в емкость с раствором антисептика.
Данная методика чаще применяется при лечении пневмоторакса, если нет активной электрической системы вакуум-аспирации, в которой регулируется давление и, соответственно, скорость эвакуации содержимого плевральной полости. При обильном и густом экссудате дренажная система быстро забивается гноем и приходит в негодность.
Дренаж при пневмотораксе показан при большом скоплении воздуха в полости (более ¼ объема), смещении средостения. Если пациент расположен лежа, то пункцию проводят в 5-6-м межреберье. Положение больного на здоровом боку, противоположная рука запрокинута за голову. Торакоцентез выполняется по средней подмышечной линии. При сидящем положении прокол осуществляется в верхней части грудной клетки.
В асептических условиях под местной анестезией проводят торакоцентез и вводят дренажную трубку в плевральную полость. Внешний ее конец подключается к активной или пассивной системе аспирации. Появление пузырьков в жидкости аспиратора говорит о поступлении по дренажу воздуха. При активном удалении воздуха давление устанавливается 5-10 мм вод. ст. Это позволит быстро расправится поджатому легкому.
Возможные осложнения после дренирования
Развитие осложнений зависит от опыта специалиста по проведению данной процедуры, правильности определения области патологического очага (при экссудате, абсцессе), анатомических особенностей и возраста больного, наличии сопутствующей патологии. Среди возможных осложнений дренирования встречаются:
Причинами неудачного дренирования может быть неправильное расположение пункционной иглы или троакара выше уровня жидкости, попадание в ткань легкого, фибриновый сгусток, проникновение в брюшную полость.
Удаление плеврального дренажа
Удаляют плевральный дренаж после того, как получены данные о разрешении патологического процесса. За сутки до его извлечения дренаж пережимают и проводят мониторинг состояния пациента. При отсутствии патологических изменений дренаж удаляется.
Первым этапом удаляется фиксирующая повязка и крепеж дренажной трубки, которая осторожным движением извлекается из плевральной полости. У взрослых пациентов это движение осуществляется при задержке дыхания (легкие расправлены). Место прокола обpaбатывается антисептиком и зашивается, возможно наложение стягивающих стрипсов. Сверху накладывается стерильная повязка.
Дренирование плевральной полости. Показания, техника;
Вопрос №4
Дренированием называется оперативное вмешательство, обеспечивающее опок воздуха, крови или гноя из плевральной полости наружу. Различают откpытoe и закрытое дренирование. Первое предполагает отведение — содержимого плевральной полости наружу с помощью системы герметичных резиновых или силиконовых трубок, введенных через троакар. Эвакуация экссудата может быть активной (с помощью аппарата Боброва, водяного oтcocа или электроoтcocа) или пассивной (дренаж по Бюлау). Открытое дренирование осуществляется марлевыми тампонами после вскрытия плевральной полости. Показания:острая и хроническая эмпиема плевры, в т. ч. как осложнение абсцесса легкого с образованием бронхоплевральных свищей; эмпиема плевры вследствие несостоятельности шва культи бронха; пневмоторакс, не поддающийся лечению пункционным методом; контроль за интенсивностью кровотечения в плевральную полость (пассивный дренаж); послеоперационный период после вмешательства на органах грудной полости. Закрытое дренирование плевральной полости осуществляется обычно под местной анестезией 0,5% раствором новокаина. Скальпелем надсекается кожа и в плевральную полость вводится троакар. Стилет последнего извлекается и через канюлю в плевральную полость погружается перфорированная резиновая или пластмассовая трубка, которая фиксируется к коже 1-2 швами. В зависимости от избранного метода дренирования трубка присоединяется через банку Боброва к вакуум-аспиратору или опускается в сосуд с раствором антисептика. Для предупреждения аспирации воздуха и жидкости из банки при последнем методе дренирования на конец трубки одевается клапан, изготовленный из рассеченного на верхушке пальчика резиновой перчатки (дренаж по Бюлау). Уровень дренирования плевральной полости определяется содержимым плевральной полости. При пневмотораксе дренаж вводится через 2 межреберье по среднеключичной линии. Если у больного выявлен гемо- или пиоторакс, дренаж вводится в 7-8 межреберье по лопаточной или задней подмышечной линиям. При наличии ограниченных полостей точка дренирования намечается при рентгеноскопии. Для проточного дренирования эпмиемы плевры вводится два дренажа во 2 и 7 межреберье. Открытое дренирование плевральной полости в настоящее время осуществляется редко (хроническая ограниченная эмпиема плевры). Под общим или местным обезболиванием рассекаются мягкие ткани грудной стенки, поднадкостнично резецируется одно или несколько ребер, санируется полость гнойника и вводятся марлевые тампоны.
Дренирование плевральной полости (плевральный дренаж): набор, техника, устройство, показания, методы
Дренирование плевральной полости (плевральный дренаж).
Показания для дренирования плевральной полости (плевральный дренаж)
К показаниям относятся:
Инструментарий для дренирования плевральной полости (плевральный дренаж)
Для установки торакального дренажа необходим специальный лоток с полным набором инструментов и материалов:
Дренажную систему следует всегда помещать на уровне грудной клетки, чтобы жидкость не перетекала на пациента.
Подготовка для дренирования плевральной полости (плевральный дренаж)
Процедypa дренирования плевральной полости (плевральный дренаж)
Дальнейшие мероприятия после установки плеврального дренажа
Методика выполнения
Вмешательство выполняют под местной инфильтрационной анестезией. Точку для доступа выбирают по верхнему краю ребра в месте максимального скопления жидкости. Иглу проводят строго по боковой поверхности датчика, который устанавливают в межреберье.
Направление иглы должно быть от периферии к позвоночнику, т.е. из нижнелатеральной точки плевральной полости немного вверх и медиально. Если жидкости немного, то траектория иглы проходит четко между нижним краем легкого и куполом диафрагмы. Оба органа хорошо визуализируются на экране монитора. Расположение иглы параллельно нижней поверхности легкого существенно уменьшает риск повреждения его паренхимы и развития пневмоторакса.
При небольшом объеме выпота для его эвакуации достаточно использования иглы Chiba 18 G. По мере эвакуации жидкости кончик иглы нужно направить книзу, чтобы не травмировать расправляющееся легкое.
Чтобы максимально уменьшить попадание воздуха в плевральную полость, на кончике иглы целесообразно установить одноходовой краник, который нужно закрывать в момент отсоединения шприца.
При большом объеме жидкости в плевральной полости можно использовать стандартные наборы Pleurocan или комплексы стилет-катетер диаметром от 8 до 14 Fr.
Первую порцию жидкости необходимо отправить на бактериологическое и биохимическое исследования, последнюю порцию — на цитологическое исследование. После полной эвакуации жидкости рекомендуется ввести в плевральную полость 10—20 мл раствора антисептика.
У реанимационных и лежачих больных лучше приподнять ту сторону грудной клетки, которую предстоит пунктировать, на небольшой валик вдоль позвоночника. Это улучшит визуализацию плевральной полости. Направление иглы также должно быть к позвоночнику параллельно диафрагме и нижнему краю легкого.
При отграниченном плеврите точка для пункции или дренирования выбирается в соответствии с расположением основного скопления.
При эмпиеме плевры обязательным является дренирование одним или двумя дренажами, диаметр которых должен составлять 12—14 Fr.
Таким образом, доступ в плевральную полость под ультразвуковым контролем практически исключает риск повреждения ткани легкого и обеспечивает постоянный контроль за полнотой удаления жидкости.
Дренирование плевральной полости: методика и техника
а) Показания для дренирования плевральной полости:
— Абсолютные показания: любой гемо-/пневмоторакс. Плевральный дренаж также рассматривается как профилактическое мероприятие у интубированных пациентов с травмой грудной клетки.
— Относительные показания: небольшой или полосовидный пневмоторакс около 1 см шириной при амбулаторном наблюдении, рецидивирующий плевральный выпот.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография органов грудной клетки, ультразвуковое исследование, редко — компьютерная томография.
в) Специфические риски, информированное согласие пациента:
— Повреждение легкого
— Повреждение межреберных сосудисто-нервных пучков
— Повреждение внутрибрюшных органов
— Торакотомия
г) Обезболивание. Местное обезболивание.
д) Положение пациента. Лежа на спине, рука над головой.
е) Точки для дренирования плевральной полости:
— Экстренный: пятое межреберье по передней подмышечной линии.
— Простой пневмоторакс: второе межреберье по среднеключичной линии.
— Возможно введение дренажа под ультразвуковым наведением.
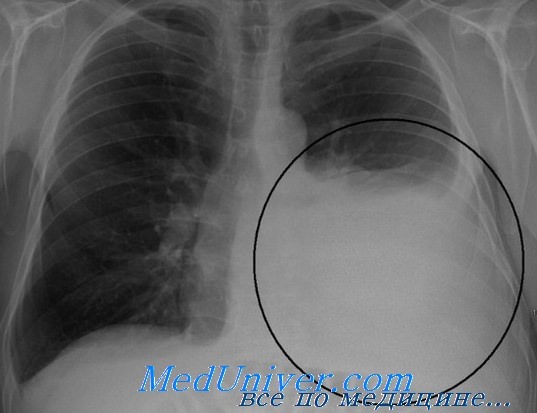
Рентгенограмма при гемотораксе
ж) Этапы дренирования плевральной полости:
— Доступ
— Вскрытие плевральной полости
— Введение дренажа
— Водяной замок
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Всегда вводите дренаж непосредственно над верхним краем ребра.
— Выполняйте введение под пальцевым контролем («миниторакотомия»).
— В случаях неадекватного расправления легкого вводите более одного дренажа и присоедините их к аспирационной системе при разряжении 15-25 см водн. ст.
— Плевральный дренаж, постоянно отводящий воздух, нельзя пережимать из-за риска ятрогенного напряженного пневмоторакса.
— После первого рецидива (не позднее) спонтанного пневмоторакса необходимо выполнение торакоскопической ревизии.
и) Меры при специфических осложнениях. При упopном пневмотораксе — торакоскопия или торакотомия.
к) Послеоперационный уход после дренирования плевральной полости. Медицинский уход: удаляйте дренаж после пробного пережатия и контрольной рентгенографии.
л) Техника дренирования плевральной полости:
— Доступ
— Вскрытие плевральной полости
— Введение дренажа
— Водяной замок
1. Доступ. При пневмотораксе плевральный дренаж может быть введен вентрально через второе межреберье, а при рецидивирующем плевральном выпоте или эмпиеме плевры — через пятое-седьмое межреберье по передней или средней подмышечной линии. После инфильтрации 10-20 мл 1% местного анестетика сделайте короткий горизонтальный разрез кожи, немного каудальнее планируемого места пункции.
3. Введение дренажа. После вскрытия плевры ножницами, через тот же пункционный канал вводится плевральный дренаж, снабженный троакаром.
По троакару, который проводится только через грудную стенку, дренаж продвигается дальше в плевральную полость, после чего троакар извлекается. При введении дренажа в дорзальном направлении его конец не должен перегибаться. Для профилактики кровотечения дренаж вводится непосредственно над ребром, не затрагивая межреберных сосудисто-нервных пучков.
Стальной троакар продвигается осторожно, чтобы предотвратить перфорацию легкого с последующим образованием свища. Выделение жидкости по дренажу указывает на его правильное положение.
4. Водяной замок. Следующий важный шаг — немедленное присоединение дренажа к системе с водяным замком, к которой может быть подключена аспирационная система с разряжением 15-20 см водн. ст. Плевральный дренаж надежно подшивается к коже одним или двумя прочными нерассасывающимися швами, которые в то же время закрывают кожную рану.
Дренирование плевральной полости.
Для ликвидации пневмоторакса во 2 межреберье по среднеключичной линии в плевральную полость вводится через троакар эластичная трубка диаметром 0,5 – 1 см. (плевральный дренаж по Петрову ). Дистальный конец дренажной трубки погружается в раствор антисептика или производится активная аспирация при разрежении 30—40 мм. рт. ст. Критерием правильной установки дренажа является отхождение пузырьков воздуха по трубке.
Боковых отверстий на трубке должно быть не очень много – 1-2. Если врачу трудно установить глубину введения дренажа, необходимо поставить метку на дренажной трубке.
2) неадекватное фиксирование дренажной трубки. Дренаж полностью выходит из плевральной полости или выпадает частично. При последней ситуации боковые отверстия оказываются в подкожной клетчатке с развитием подкожной эмфиземы. Если боковое отверстие оказывается над кожей происходит подсасывание атмосферного воздуха в плевральную полость. с возникновением коллапса лёгкого. Дренажную трубку необходимо фиксировать к коже грудной стенки двумя шёлковыми нитями у каждого края раны.
При слишком сильном затягивании лигатуры на дренажной трубке происходит её сдавление вплоть до полного пережатия просвета. Необходимо срезать лигатуру и вновь фиксировать дренажную трубку. При открытом пневмотораксе перед установкой плеврального дренажа необходимо герметизировать грудную стенку.
На следующий день после установки дренажа производится контрольная рентгено-
При некупирующемся консервативно напряжённом пневмотораксе показана торакотомия.
Дренирование плевральной полости при гемотораксе.
Основная цель: своевременное и адекватное удаление крови из плевральной полости и расправление лёгкого. Для этого устанавливают плевральный дренаж по Бюлау.
Кровь из плевральной полости необходимо собрать для реинфузии.
Ошибки при установке плеврального дренажа по Бюлау:
1) использование для дренажа трубку диаметром менее 8мм. Тонкая дренажная трубка забивается сгустками крови и не функционирует;
4) ошибки при фиксации дренажной трубки к коже.( подробно описано в разделе пневмоторакс).
Дренирование плевральной полости показано толко при среднем и большом гемотораксе. При малом гемотораксе производится плевральная пункция.
После установки плеврального дренажа по Бюлау необходимо динамическое наблюдение.
Наличие пневмоторакса и среднего гемоторакса является показанием к двойному дренированию плевральной полости ( во 2 и 7 межреберьях).
Удаление дренажа из плевральной полости.Марлевую подушечку размером 1010 см или салфетку, сложенную в несколько слоев, с одной стороны обильно смачиваютвазелиновоймазью или гелем (А). Удаляют повязку, снимают швы. Одной рукой плотно прижимают подушечку к месту выхода дренажа, другой рукой захватывают дренаж (Б). Во время выполнения больным пробы Вальсальвы быстро, но без рывков, удаляют дренажную трубку, не прекращая давления на подушечку. По окончании процедуры подушечку фиксируют лейкопластырем (В). Если дренажная трубка находилась в плевральной полости более 48 ч, возможно проникновение воздуха через раневой канал. В этом случае увеличивают количествовазелиновоймази и поверх подушечки накладывают герметичную повязку (из непористого материала). Повязку не снимают до заживления раневого канала. Нельзя пережимать и удалять дренажи, по которым еще недавно поступал воздух. Это может привести к образованию напряженного пневмоторакса, угрожающего жизни. Если по дренажу поступает большое количество крови, нужно пережать дренажную трубку, а больного перевести в операционную
Трехбаночная дренажная система.(Верхний рисунок) БутыльАчерез трубкуаподсоединяют к централизованной разводке вакуума, по трубкебв эту бутыль свободно поступает воздух. Величина отрицательного давления в бутылиАрегулируется длиной подводной части трубкиб(в данном случае 20 см). Таким образом, бутыльАслужит для регулировки отрицательного давления, которое по трубкевпередается на бутыльБи по трубкег— на бутыльВ.БутыльБслужит водяным затвором. Воздух может поступить в нее из бутылиВпо трубкег,только преодолев сопротивление двухсантиметрового столба жидкости. БутыльВпредназначена для сбора жидкости, отсасываемой из плевральной полости. Отрицательное давление, под действием которого в бутыльВпо трубкедпоступает жидкость из плевральной полости, в данном случае составляет 18 см вод. ст. Такого давления обычно достаточно, чтобы обеспечить эффективное дренирование. Трехбаночная система позволяет поддерживать отрицательное давление в плевральной полости на постоянном уровне независимо от количества отделяемого по дренажу. Если по дренажу из плевральной полости отделяется воздух, в бутылиБпоявляются пузыри. (Нижний рисунок) Принцип трехбаночной дренажной системы положен в основу многих имеющихся в продаже аспираторов (например, Плеврэвак, Торадрейн). В этих приборах все три «бутыли» объединены в один блок, секции которого, обозначенные буквамиА,БиВ,соответствуют бутылямА,БиВна верхнем рисунке